Succesul implantologiei moderne a transformat fundamental practica stomatologică, oferind pacienților soluții previzibile și stabile pentru restaurarea dinților pierduți. Studiile longitudinale arată că implanturile dentare ating rate de supraviețuire de peste 90% la zece ani, confirmând fiabilitatea lor clinică pe termen lung. Totuși, alături de aceste rezultate, au apărut și complicații specifice implanturilor, dintre care mucozita peri-implantară ocupă un loc central.
Această inflamație a țesutului moale din jurul implantului este considerată astăzi una dintre cele mai frecvente afecțiuni peri-implantare, cu o prevalență raportată în meta-analize de aproximativ 43% la nivelul pacienților și 22% la nivelul implanturilor.
Mucozita peri-implantară este adesea comparată cu gingivita, deoarece se manifestă prin inflamația țesutului moale, fără pierdere de atașament sau resorbție osoasă. Diferența majoră este însă contextul: inflamația apare în jurul unui implant și poate progresa către peri-implantită, caracterizată prin distrucția ireversibilă a osului de susținere. În lipsa unui diagnostic precoce și a unei intervenții adecvate, mucozita devine punctul de plecare pentru complicații serioase și chiar pentru pierderea implantului.
Din acest motiv, recunoașterea semnelor timpurii și aplicarea unor strategii moderne de tratament sunt esențiale. Literatura recentă subliniază că mucozita peri-implantară este reversibilă dacă este diagnosticată corect și tratată la timp, iar succesul pe termen lung al implanturilor depinde atât de integrarea osoasă inițială, cât și de menținerea sănătății peri-implantare prin protocoale riguroase de prevenție și monitorizare.
Astfel, mucozita peri-implantară nu mai poate fi privită ca o complicație secundară, ci ca o etapă critică în managementul pacientului cu implanturi. În continuare vom analiza mecanismele care duc la apariția ei, factorii favorizanți, strategiile moderne de prevenție și metodele actuale de tratament, de la terapiile nechirurgicale până la protocoalele integrate.
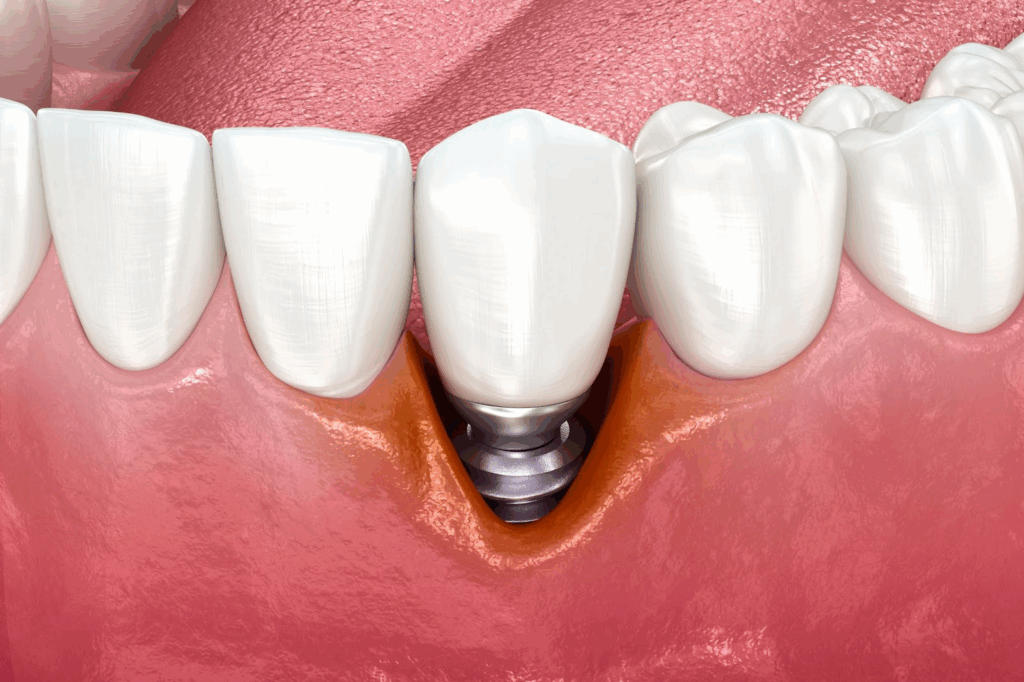
De ce apare mucozita peri-implantară?
Înțelegerea mecanismelor biologice care duc la apariția mucozitei peri-implantară este cheia unui tratament eficient. Factorul determinant este acumularea biofilmului bacterian pe suprafața implantului și a restaurării protetice. La fel ca în cazul dinților naturali, placa bacteriană inițiază un răspuns inflamator la nivelul mucoasei, cu eritem, sângerare la sondaj și edem. Diferența constă în structura diferită a atașamentului peri-implantar, mai vulnerabil decât cel gingival, ceea ce explică progresia mai rapidă a inflamației.
Literatura subliniază că nu toți pacienții răspund la fel la acumularea plăcii. Există factori locali care cresc riscul: designul coroanei sau al punții, accesul dificil pentru igienă, bonturi protetice submucozale, suprafețe rugoase sau microgap-uri la nivelul conexiunilor. În plus, igienizarea deficitară și lipsa unui program de mentenanță regulat amplifică acest risc.
La acești factori locali se adaugă condițiile sistemice. Fumatul este documentat în numeroase studii ca fiind unul dintre cei mai puternici predictori pentru complicațiile peri-implantare. Analize epidemiologice arată că fumătorii au un risc de câteva ori mai mare de a dezvolta peri-implantită comparativ cu nefumătorii. Susceptibilitatea crescută este legată de alterarea vascularizației și de un răspuns inflamator mai intens, care facilitează progresia de la mucozită la peri-implantită.
În aceeași categorie de factori sistemici intră și diabetul dezechilibrat, bolile cardiovasculare și tulburările metabolice. Acestea reduc capacitatea de vindecare și amplifică răspunsul inflamator, crescând riscul de complicații peri-implantare.
Este important de subliniat că mucozita peri-implantară nu reprezintă un diagnostic static, ci un proces biologic dinamic. Atunci când este diagnosticată precoce și tratată corespunzător, inflamația mucoasei este complet reversibilă. În schimb, în lipsa intervenției, mucozita are potențialul de a progresa către peri-implantită, cu pierdere osoasă ireversibilă și risc de eșec al implantului. Studiile longitudinale confirmă această evoluție: în cohortele urmărite fără programe regulate de mentenanță, o proporție semnificativă de pacienți cu mucozită au dezvoltat în timp peri-implantită. Aceste date subliniază rolul decisiv al identificării timpurii și al controlului factorilor de risc în menținerea sănătății peri-implantare pe termen lung.
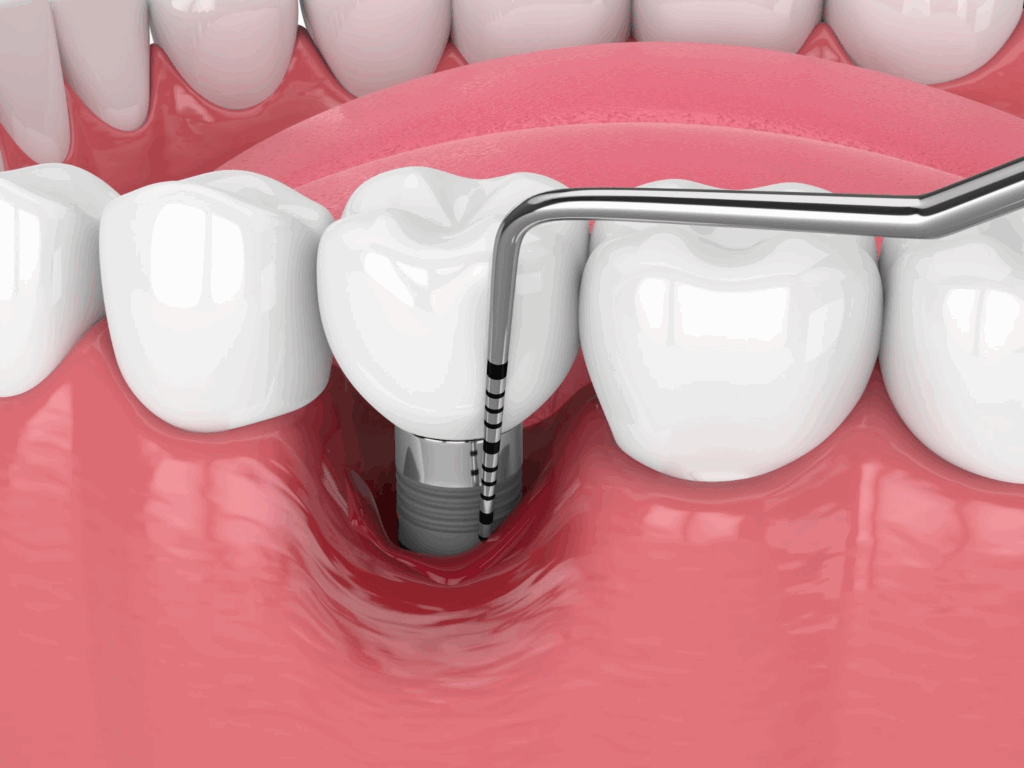
Ce opțiuni de tratament există în cazul mucozitei peri-implantare?
Managementul mucozitei peri-implantară nu poate fi redus la o singură manoperă sau la o soluție punctuală. Vorbim despre un proces complex, care presupune măsuri structurate și adaptate progresiv, în funcție de severitatea inflamației și de răspunsul pacientului la tratament. Cercetările arată că succesul clinic depinde de aplicarea unor protocoale progresive, capabile să combine metodele conservatoare cu opțiuni mai invazive atunci când situația o impune.
Această perspectivă modernă schimbă modul în care privim mucozita peri-implantară: nu ca pe o complicație izolată, ci ca pe un continuum terapeutic în care fiecare etapă are un rol bine definit. În continuare, vom urmări modul în care aceste strategii se construiesc și se completează, de la primele măsuri de control până la soluțiile destinate cazurilor refractare.
1. Prevenția
Prevenția rămâne cea mai eficientă strategie împotriva mucozitei peri-implantară. Rolul central aparține pacientului, prin menținerea unei igiene orale riguroase, dar și medicului, prin protocoale de monitorizare și educație continuă.
Vizitele de mentenanță trebuie adaptate fiecărui caz. Un pacient cu factori de risc majori, cum ar fi fumatul sau istoricul de parodontită, necesită controale mai frecvente și igienizări profesionale repetate. Studiile confirmă că pacienții incluși în programe stricte de recall prezintă o prevalență mult mai redusă a complicațiilor peri-implantare.
Pe lângă igienizarea mecanică, agenții antimicrobieni locali pot juca un rol important. Clorhexidina sub formă de gel sau soluție rămâne standardul de aur, dar literatura explorează tot mai intens terapiile alternative: probioticele orale, capabile să moduleze microbiomul, sau agenți cu eliberare controlată de antimicrobieni.
Tehnologiile moderne completează aceste strategii. Laserul de tip Er:YAG și terapia fotodinamică antimicrobiană au demonstrat eficiență în reducerea biofilmului și a markerilor inflamatori, fără efecte adverse asupra țesuturilor. În același timp, nanomaterialele cu proprietăți antibacteriene, utilizate în unele paste sau geluri, oferă perspective interesante pentru viitor.
Un alt element esențial îl reprezintă planificarea protetică. Restaurările trebuie concepute astfel încât să permită pacientului acces facil la igienizare. Marginile subgingivale greu accesibile, contururile convexe exagerate sau spațiile înguste dintre implanturi favorizează acumularea plăcii și trebuie evitate. În concluzie, prevenția mucozitei peri-implantară nu este responsabilitatea exclusivă a pacientului, ci un proces complex ce implică și echipa medicală, de la planificare protetică până la monitorizarea constantă.
2. Tratamentul nechirurgical
Atunci când inflamația este deja prezentă, tratamentul nechirurgical reprezintă prima linie de intervenție. Obiectivul este eliminarea biofilmului și reducerea încărcării bacteriene, astfel încât mucoasa peri-implantară să poată reveni la un status sănătos.
Detartrajul profesional este esențial, dar trebuie adaptat particularităților implantului. Curetele din titan sau instrumentele din materiale polimerice reduc riscul de deteriorare a suprafeței implantului. Aparatele ultrasonice echipate cu vârfuri speciale din plastic sau carbon sunt de asemenea eficiente. Tehnicile air-abrasive, cu pulberi de glicină sau eritritol, câștigă tot mai mult teren, permițând o curățare minim invazivă și eficientă, cu rezultate superioare detartrajului manual, mai ales atunci când sunt asociate cu agenți antimicrobieni.
În plus, terapia cu laser a demonstrat beneficii importante. Er:YAG și diodele de 810–980 nm sunt frecvent utilizate, având capacitatea de a decontamina suprafața implantului și de a reduce semnificativ markerii inflamatori. În combinație cu soluții antiseptice precum clorhexidina sau peroxidul de hidrogen, efectul este amplificat.
Rezultatele raportate în literatură confirmă că tratamentul nechirurgical al mucozitei peri-implantară este eficient în fazele incipiente, cu o rată de reversibilitate de peste 80%. Totuși, succesul depinde de complianța pacientului și de menținerea igienei pe termen lung. În cazurile refractare sau recidivante, se impune trecerea la terapii chirurgicale.
3. Tratamentul chirurgical
Deși mucozita peri-implantară este în principiu o afecțiune reversibilă prin tratamente nechirurgicale, există situații în care inflamația persistă, iar abordările convenționale nu oferă rezultate stabile. În astfel de cazuri, se ia în considerare intervenția chirurgicală.
Scopul intervențiilor este de a permite o decontaminare mai profundă și de a restabili un contur al țesutului moale care să faciliteze igienizarea ulterioară. Tehnicile moderne includ lambouri de acces pentru curățarea directă a suprafeței implantului, aplicarea de agenți antimicrobieni și remodelarea țesutului peri-implantar.
Un aspect esențial al tratamentului chirurgical este integrarea sa într-un protocol mai amplu. Chirurgia singură nu garantează succesul dacă pacientul nu este inclus într-un program strict de recall și dacă factorii favorizanți nu sunt controlați. De aceea, abordarea multidisciplinară este obligatorie. Implantologul, parodontologul și igienistul dentar trebuie să colaboreze pentru a asigura un tratament complet și un follow-up adecvat.
Literatura de specialitate confirmă eficiența terapiilor combinate. Un review publicat în Romanian Journal of Oral Rehabilitation subliniază că protocoalele care includ igienizare profesională, decontaminare laser, controlul factorilor sistemici și chirurgie selectivă au cele mai bune rezultate pe termen lung. În concluzie, tratamentul chirurgical al mucozitei peri-implantară este rezervat cazurilor complexe, dar face parte dintr-o strategie integrată, orientată spre menținerea implanturilor pe termen lung.
Prin urmare, mucozita peri-implantară rămâne una dintre provocările majore ale implantologiei contemporane prin impactul său direct asupra longevității implanturilor. Relevanța ei nu stă doar în frecvența ridicată, ci mai ales în consecințele pe care le are atunci când este ignorată. Managementul modern înseamnă înțelegerea procesului inflamator ca parte a unei dinamici continue, unde prevenția, monitorizarea și tratamentele adaptate fiecărui caz devin elemente esențiale.
Medicul are astăzi la dispoziție un arsenal terapeutic variat, de la tehnologii minim invazive la protocoale chirurgicale integrate. Diferența nu o face alegerea unei singure tehnici, ci modul în care acestea sunt aplicate coerent și consecvent, într-o strategie personalizată. În acest fel, o afecțiune aparent banală poate fi transformată într-un diagnostic gestionabil, cu prognostic favorabil pe termen lung.
Dacă vrei să aprofundezi protocoalele moderne de prevenție și management al bolilor peri-implantare și să înveți direct de la unul dintre cei mai apreciați specialiști în domeniu, echipa 32Academy ți-a pregătit cursul Prevention and Management of Peri-Implant Diseases, susținut de Dr. Ausra Ramanauskaite.
Bibliografie: nature.com, pmc.ncbi.nlm.nih.gov, rjor.ro, sciencedirect.com