În multe situații clinice, discuția despre implant începe, de fapt, cu o întrebare despre os. Există suficient volum pentru a poziționa implantul corect, tridimensional, în raport cu viitoarea restaurare? Atunci când răspunsul este negativ, planul terapeutic include frecvent o etapă de adiție de os, menită să reconstruiască suportul biologic necesar unei inserări stabile și funcționale.
După extracția dentară, remodelarea crestei alveolare este inevitabilă. Resorbția tridimensională poate deveni semnificativă încă din primele șase luni, afectând în special componenta vestibulară și reducând progresiv lățimea și înălțimea osoasă. Aceste modificări influențează direct poziționarea implantului și prognosticul implanto-protetic pe termen lung. În absența unui volum adecvat, inserarea implantului implică compromisuri biomecanice și estetice.
Reconstrucția crestelor resorbite a fost abordată prin multiple tehnici chirurgicale, de la grefe autogene la proceduri de expansiune sau distracție osteogenică. Grefele osoase autologe au fost utilizate extensiv datorită proprietăților lor osteogenice, osteoinductive și osteoconductive⁹. Totuși, resorbția volumetrică a grefelor corticale poate fi relevantă în primele luni postoperator, iar morbiditatea asociată recoltării influențează decizia clinică.
Regenerarea osoasă ghidată (GBR) utilizează membrane barieră pentru a exclude țesuturile non-osteogene și a permite repopularea defectului de către celule osteoprogenitoare. Datele publicate indică faptul că supraviețuirea implanturilor plasate în situri augmentate prin GBR este comparabilă cu cea a implanturilor inserate în os intact, majoritatea studiilor raportând valori de peste 90% după cel puțin un an de funcționare
Astfel, adiție de os dentar devine o etapă integrată în planificarea implantară atunci când volumul existent nu susține poziționarea optimă a implantului. În continuare analizăm fundamentele biologice ale regenerării osoase ghidate, indicațiile clinice și factorii care influențează obținerea unui volum osos stabil și predictibil.
Cuprins
Ce este adiția de os în implantologie și când este indicată?
În implantologie, adiție de os desemnează intervențiile prin care se reconstruiește un volum osos insuficient pentru a permite inserarea implantului în condiții stabile și corect poziționate tridimensional. Necesitatea acestei etape este determinată de dimensiunea defectului osos și de capacitatea sitului de a asigura stabilitate primară.
În cadrul regenerării osoase ghidate (GBR), evaluarea dimensiunii defectului reprezintă un criteriu central. O dehiscență bucală sub 2 mm, în prezența unei stabilități primare adecvate, poate evolua favorabil fără augmentare. În cazul defectelor de dehiscență osoasă mai mari de 2 mm, utilizarea GBR este recomandată ca reper clinic pentru susținerea regenerării și limitarea pierderii osoase marginale. Dimensiunea inițială a defectului influențează direct atât indicația, cât și complexitatea procedurii.
Succesul adiției de os dentar prin GBR este asociat cu respectarea unor principii chirurgicale și biologice bine definite. Principiul PASS include închiderea primară a plăgii, susținerea angiogenezei, menținerea spațiului regenerativ și stabilitatea grefei și a membranei barieră. Închiderea fără tensiune reduce riscul de dehiscență și complicații infecțioase. Vascularizația adecvată a sitului receptor susține formarea osului nou. Menținerea spațiului și fixarea stabilă a materialului de grefare și a membranei contribuie la un proces de regenerare controlat.
Expunerea membranei și dehiscența plăgii sunt printre cele mai frecvente complicații asociate cu GBR. În situațiile în care membrana este expusă, cantitatea de os nou format poate fi semnificativ redusă. Designul lamboului, controlul tensiunii și fixarea corespunzătoare a membranei influențează evoluția postoperatorie și stabilitatea volumului obținut.
Analizele clinice care au evaluat rezultatele în funcție de dimensiunea defectului arată că majoritatea defectelor verticale tratate prin tehnici de regenerare osoasă ghidată au avut dimensiuni între 3 și 7 mm, iar defectele orizontale au fost frecvent sub 5 mm. Câștigurile osoase raportate variază în funcție de tehnica utilizată și de dimensiunea inițială a defectului, ceea ce susține importanța unei evaluări individualizate.
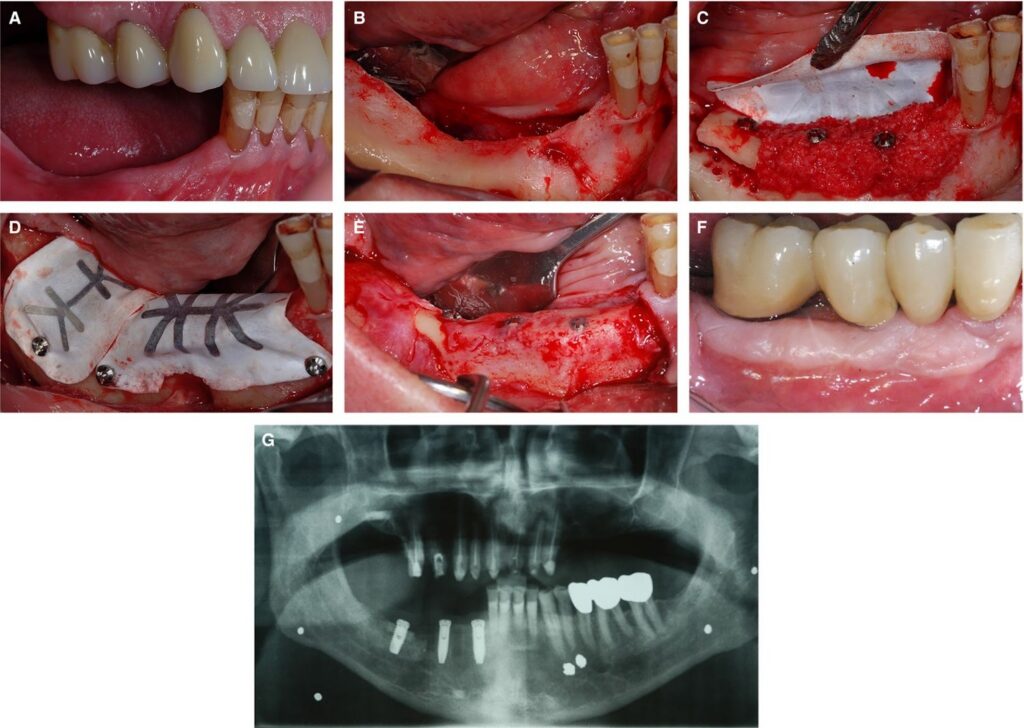
sursa foto: onlinelibrary.wiley.com
Prin urmare, indicația pentru adiție de os în implantologie este fundamentată pe analiza defectului osos, pe potențialul de stabilitate primară și pe condițiile locale de vindecare. Integrarea acestor criterii în planul implantar contribuie la obținerea unui volum osos stabil și la menținerea rezultatelor în timp.
Aplicarea corectă a acestor principii presupune mai mult decât cunoașterea indicațiilor teoretice. În cazurile care necesită adiție de os dentar, diferența dintre un rezultat acceptabil și unul predictibil este dată de controlul spațiului regenerativ, alegerea adecvată a membranei și gestionarea atentă a lamboului. Modulul dedicat augmentării osoase din cadrul programului Salama Mastership abordează aceste etape într-o manieră structurată, de la analiza defectului până la tehnica pas cu pas pentru augmentare orizontală și verticală, cu accent pe utilizarea membranelor resorbabile și neresorbabile și pe stabilitatea pe termen lung a volumului obținut.

Care sunt principiile biologice ale regenerării osoase ghidate (GBR)
În adiția de os în implantologie, regenerarea osoasă ghidată, GBR, reprezintă metoda prin care un defect osos este izolat cu ajutorul unei membrane barieră pentru a permite formarea controlată a osului nou. Obiectivul biologic este crearea unui compartiment stabil în care celulele cu potențial osteogenic să poată coloniza defectul fără competiția țesuturilor moi.
Funcția de bază a membranei este excluderea celulară. Țesutul conjunctiv și epiteliul sunt împiedicate să migreze în spațiul destinat regenerării, iar acest lucru permite celulelor osteoprogenitoare să repopuleze defectul. În acest mediu protejat, vindecarea urmează etapele cunoscute: inflamație, formare de matrice, mineralizare și remodelare.
Datele experimentale arată însă că membrana poate influența direct procesele biologice din defect. În zonele tratate prin GBR au fost observate niveluri mai timpurii și mai ridicate ale markerilor de formare osoasă, alături de expresii crescute ale genelor implicate în formare și remodelare. Prezența membranei este asociată cu recrutarea celulară activă, inclusiv a celulelor care vor deveni osteoblaste și a celor implicate în remodelarea osoasă. Aceste observații susțin ideea că membrana contribuie la organizarea unui microambient favorabil regenerării.
Menținerea spațiului sub membrană rămâne esențială. Colapsul compartimentului regenerativ reduce volumul disponibil pentru formarea osoasă, iar stabilitatea cheagului și a materialului de grefare influențează calitatea osului nou format. În adiția de os dentar, stabilitatea tridimensională a acestui spațiu are impact direct asupra predictibilității rezultatului.
Proprietățile membranei influențează răspunsul biologic. Porozitatea afectează ocluzia celulară și difuzia nutrienților. Pori mari pot permite migrarea țesuturilor moi și contaminare bacteriană. Pori foarte mici limitează penetrarea bacteriană, însă pot influența integrarea tisulară și stabilitatea inițială a cheagului. Literatura descrie rezultate variabile privind porozitatea optimă, ceea ce menține interesul pentru dezvoltarea noilor generații de membrane.
Pe scurt, regenerarea osoasă ghidată funcționează prin:
- izolarea defectului osos de țesuturile moi
- stabilizarea cheagului și a compartimentului regenerativ
- stimularea proceselor celulare și moleculare implicate în formare și remodelare osoasă
Această combinație explică de ce GBR rămâne una dintre cele mai utilizate tehnici în adiția de os în implantologie.
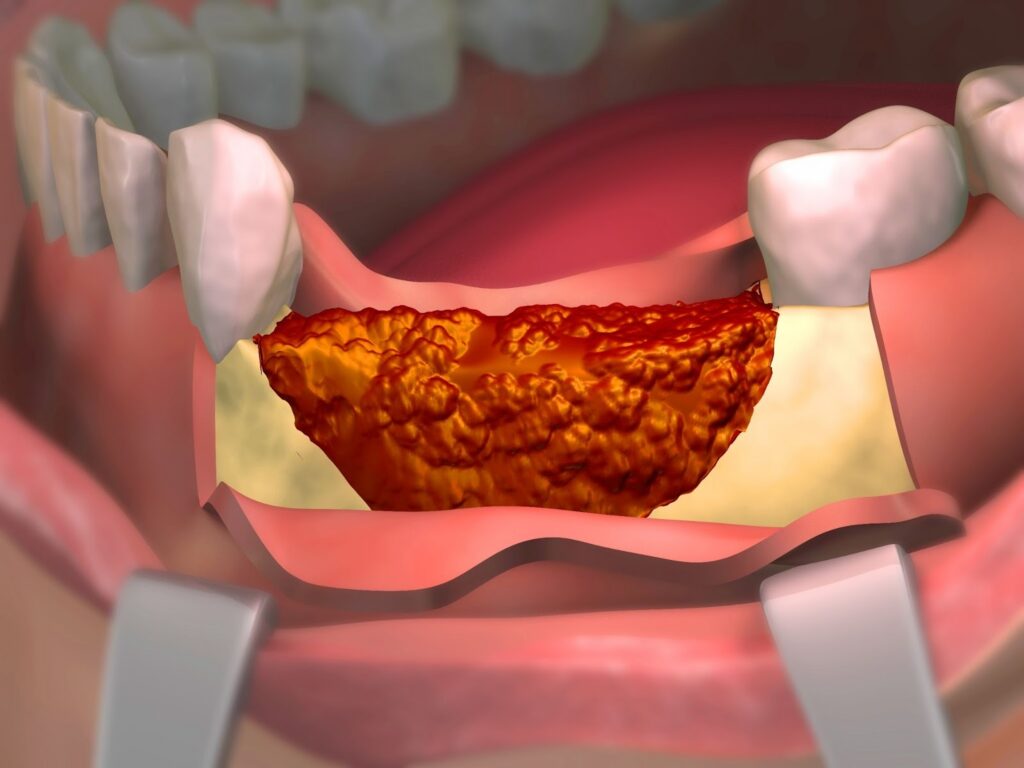
Ce influențează obținerea unui volum osos stabil și predictibil?
În adiția de os în implantologie, obținerea unui volum osos stabil nu depinde de un singur factor. Literatura arată că predictibilitatea regenerării este rezultatul interacțiunii dintre caracteristicile defectului, stabilitatea compartimentului regenerativ, tipul de grefă și controlul țesuturilor moi.
1. Dimensiunea și morfologia defectului osos
Dimensiunea defectului influențează direct strategia de regenerare osoasă ghidată (GBR) și rezultatul obținut. Defectele mici pot prezenta o nevoie redusă de augmentare, iar câștigul osos estimat este, în mod natural, mai limitat. Defectele mari sunt mai sensibile la tehnică și sunt frecvent tratate prin integrarea grefelor osoase în bloc.
Literatura sistematică evidențiază că raportarea dimensiunii inițiale a defectului este esențială pentru interpretarea rezultatelor. Augmentările verticale și orizontale răspund diferit la tratament, iar morfologia crestei reziduale influențează capacitatea de menținere a spațiului și stabilitatea volumului obținut.
2. Menținerea spațiului și stabilitatea compartimentului regenerativ
Un principiu constant asociat succesului GBR este menținerea unui spațiu adecvat sub membrană. Colapsul membranei reduce volumul disponibil pentru formarea osoasă și poate compromite rezultatul final. Stabilizarea grefei și fixarea rigidă a membranei sunt descrise ca elemente critice.
Închiderea primară fără tensiune contribuie la prevenirea dehiscenței și a expunerii membranei. Expunerea este asociată cu reducerea semnificativă a formării osoase în zona afectată. Prin urmare, stabilitatea mecanică și protecția compartimentului regenerativ au impact direct asupra volumului osos final.
3. Vascularizația și tipul de grefă utilizată
Vascularizația este un determinant biologic major al integrării grefei. Grefele spongioase se revascularizează mai rapid și prezintă rate de resorbție mai reduse comparativ cu grefele corticale, care pot avea o resorbție semnificativă în timp. Procesul de vindecare diferă între cele două tipuri, inclusiv din perspectiva rezistenței mecanice și a remodelării.
Combinarea grefelor spongioase și corticale este descrisă ca strategie care poate susține vascularizarea precoce și menținerea volumului. În cazul augmentărilor verticale sau al defectelor extinse, alegerea tipului de grefă influențează stabilitatea tridimensională pe termen lung.
4. Alegerea și proprietățile membranei
Membrana utilizată în regenerarea osoasă ghidată influențează atât menținerea spațiului, cât și mediul biologic. Membranele neresorbabile sunt asociate cu o capacitate predictibilă de menținere a volumului, însă pot avea un risc crescut de complicații în cazul expunerii. Membranele resorbabile sunt utilizate frecvent datorită compatibilității cu țesuturile moi.
Porozitatea membranei influențează ocluzia celulară și difuzia nutrienților. Dimensiunea porilor poate afecta migrarea țesuturilor moi, contaminarea bacteriană și stabilitatea compartimentului regenerativ. Literatura arată rezultate variabile privind porozitatea optimă, ceea ce subliniază importanța selecției adaptate la situația clinică.
5. Stabilitatea primară și momentul inserării implantului
În situațiile în care stabilitatea primară a implantului poate fi obținută, plasarea simultană cu GBR poate avea rezultate comparabile cu abordarea în două etape. În defectele severe, o perioadă de vindecare separată înainte de inserarea implantului poate crește predictibilitatea rezultatului.
Acești factori explică de ce predictibilitatea în regenerarea osoasă ghidată și obținerea unui volum osos stabil depind de analiza corectă a defectului, de menținerea spațiului regenerativ și de execuția controlată a fiecărei etape chirurgicale.
Cum integrăm corect regenerarea osoasă ghidată în planul implantar?
Integrarea regenerării osoase ghidate (GBR) în planul implantar începe cu o întrebare simplă: cât os avem și ce tip de defect tratăm? Literatura arată că dimensiunea și forma defectului influențează direct alegerea tehnicii și predictibilitatea rezultatului.
Defectele mici pot permite o abordare mai conservatoare, mai ales dacă stabilitatea primară a implantului poate fi obținută. În schimb, defectele extinse, verticale sau combinate, sunt mai sensibile la tehnică și pot necesita o etapă separată de vindecare înainte de inserarea implantului. Stabilitatea primară rămâne un criteriu esențial atunci când decidem dacă adiția de os dentar și inserarea implantului se realizează simultan sau în două etape.
Un alt element central este controlul spațiului regenerativ. Menținerea unui spațiu stabil sub membrană influențează direct volumul osos final. Colapsul membranei sau mobilitatea grefei pot reduce cantitatea de os nou format. De asemenea, închiderea fără tensiune și prevenirea expunerii membranei sunt factori asociați cu rezultate mai favorabile, deoarece expunerea este corelată cu o reducere a formării osoase în zona afectată.
Tipul de grefă utilizat trebuie corelat cu obiectivul clinic. Grefele spongioase se revascularizează mai rapid, în timp ce grefele corticale au un comportament diferit în ceea ce privește resorbția și stabilitatea mecanică. Alegerea lor trebuie integrată în planul implantar, ținând cont de localizarea defectului și de necesitatea menținerii volumului în timp.
În practică, integrarea corectă a GBR în planul implantar presupune corelarea a patru elemente esențiale:
- dimensiunea și morfologia defectului
- posibilitatea obținerii stabilității primare
- menținerea și protejarea spațiului regenerativ
- alegerea tipului de grefă în funcție de situația clinică
Când aceste elemente sunt analizate împreună, adiția de os în implantologie devine o etapă planificată și controlată, iar obținerea unui volum osos stabil și predictibil este susținută de principii biologice și clinice bine definite.
În practica clinică, înțelegerea acestor principii presupune mai mult decât familiarizarea teoretică cu regenerarea osoasă ghidată. Integrarea corectă a GBR, alegerea membranei potrivite, gestionarea spațiului și controlul țesuturilor moi necesită o abordare structurată și exercițiu clinic repetat.
Aceste aspecte sunt abordate aplicat în Modulul 2: Augmentare osoasă, susținut de Dr. Ramon Gomez Meda, parte din programul Salama Mastership în Implantologie. Modulul se desfășoară pe parcursul a două zile, în 8 – 9 mai 2026, la București, în limba engleză, și include sesiuni practice dedicate tehnicilor de regenerare osoasă orizontală și verticală.

Cursul urmărește transmiterea elementelor esențiale pentru implementarea corectă a tehnicilor de adiție de os dentar cu membrane resorbabile și neresorbabile. Tehnicile sunt prezentate pas cu pas, completate de suport video, pentru clarificarea detaliilor critice.
În cadrul modulului sunt abordate:
- tehnica de regenerare osoasă ghidată pas cu pas
- diferențele dintre membranele resorbabile și neresorbabile
- rolul biomaterialelor și caracteristicile esențiale ale acestora
- alternative la grefele în bloc, inclusiv divizarea corticală și utilizarea plaselor de titan
- gestionarea lamboului și tehnici de sutură pentru obținerea unei închideri stabile
Sesiunile practice includ managementul membranei, repoziționarea coronală a lamboului și analiza de cazuri clinice, cu discuții aplicate și sesiuni de întrebări și răspunsuri.
Modulul face parte din structura în șase module a programului Salama Mastership, dedicat medicilor care doresc să aprofundeze augmentarea osoasă și integrarea acesteia în planul implanto-protetic complet.
Adiția de os dentar și regenerarea osoasă ghidată reprezintă intervenții biologic sensibile, în care rezultatul depinde de corelarea atentă dintre defect, tehnică și obiectivul protetic. Stabilitatea volumului osos obținut este legată de controlul spațiului regenerativ, de selecția adecvată a materialelor și de execuția chirurgicală precisă.
Într-un context în care dovezile științifice evoluează constant, aprofundarea principiilor de augmentare osoasă rămâne esențială pentru obținerea unor rezultate predictibile și durabile.
Pentru medicii care doresc să aprofundeze tehnicile de regenerare osoasă orizontală și verticală într-un cadru structurat și aplicat clinic, 32Academy, vă oferă posibilitatea să participați la Modulul 2: Augmentare osoasă, coordonat de Dr. Ramon Gomez Meda din cadrul programului Salama Mastership în Implantologie, care oferă o formare avansată centrată pe integrarea biologiei și a tehnicii în practica implantară modernă.
Bibliografie: pmc.ncbi.nlm.nih.gov, onlinelibrary.wiley.com