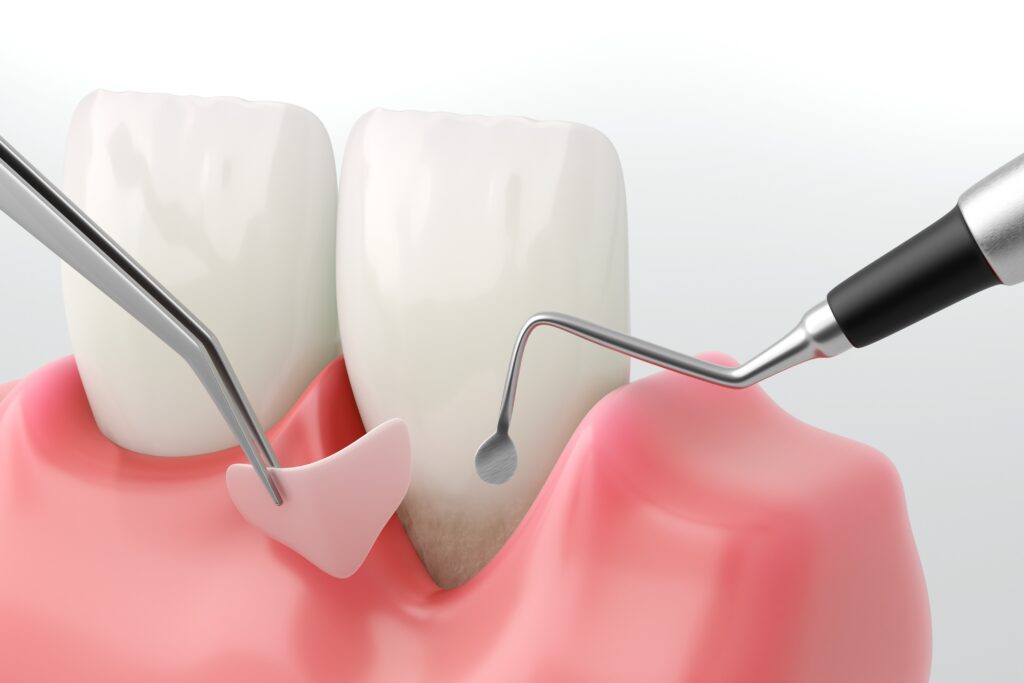
Grefa gingivală este o procedură chirurgicală concepută să întărească și să restaureze țesutul gingival în jurul dinților naturali sau al implanturilor dentare, tratând recesiunea gingivală (când gingiile se retrag, expunând rădăcinile dinților) sau îmbunătățind calitatea țesutului moale din jurul implantului (pentru a-l îngroșa). Această abordare protejează structurile dentare și periimplantare, reduce riscul complicațiilor pe termen lung și, în unele cazuri, îmbunătățește estetica zâmbetului.
Cuprins
De ce sunt esențiale țesuturile moi pentru stabilitatea parodontală și periimplantară?
Stabilitatea pe termen lung a unui dinte sau a unui implant dentar depinde de modul în care țesuturile moi reușesc să creeze și să mențină o barieră biologică eficientă. În jurul implanturilor, osteointegrarea este strâns legată de vindecarea rapidă și corectă a mucoasei periimplantare, care trebuie să sigileze structurile de susținere încă din faza inițială de integrare.
Epiteliul periimplantar are capacitatea de a prolifera în jurul implantului și de a forma o atașare supra-alveolară. Interacțiunea dintre țesutul moale și stratul de oxid de titan pare să limiteze migrarea apicală a epiteliului, iar aderența celulelor epiteliale și a fibroblastelor la suprafața de titan contribuie la stabilizarea acestei zone de contact [1]. Această interfață reprezintă baza sigilării biologice periimplantare și constituie prima linie de apărare împotriva invaziei bacteriene.
Totuși, există diferențe importante față de țesutul parodontal. Țesutul conjunctiv periimplantar are caracteristici apropiate unui țesut cicatricial, fiind bogat în colagen și având o distribuție vasculară diferită. Implanturile nu beneficiază de plexul vascular al ligamentului periodontal, ceea ce poate influența capacitatea de răspuns la inflamație. Chiar și în absența plăcii bacteriene, observațiile histologice au evidențiat prezența celulelor inflamatorii în mucoasa periimplantară, sugerând o sensibilitate biologică mai ridicată a acestui compartiment.
Din perspectivă clinică, sănătatea țesuturilor periimplantare se evaluează prin absența roșeții, a edemului și a sângerării [2] la sondare, precum și prin menținerea stabilă a adâncimilor de sondare și a nivelului osos. Orice perturbare a sigilării marginale sau a echilibrului tisular poate favoriza instalarea inflamației și, în timp, compromiterea stabilității implantului.
În context parodontal, importanța țesuturilor moi este la fel de evidentă. Recesiunile gingivale pot afecta estetica, pot genera hipersensibilitate și pot crește susceptibilitatea la carii radiculare. Alegerea tratamentului depinde de dimensiunea defectului, de pierderea osoasă asociată, de prezența țesutului keratinizat și de grosimea gingiei. Intervențiile chirurgicale adecvate pot conduce la acoperire radiculară predictibilă, creșterea gingiei atașate și îmbunătățirea stabilității locale.
În ambele situații, parodontală și periimplantară, țesuturile moi nu au doar un rol estetic. Ele definesc cadrul biologic în care se menține echilibrul dintre integrarea osoasă, controlul inflamației și stabilitatea marginală. Evaluarea atentă a calității și grosimii țesutului, precum și a lățimii gingiei keratinizate, devine astfel o etapă esențială în planificarea tratamentului modern.
Prin urmare, țesuturile moi sunt esențiale deoarece asigură sigilarea biologică, susțin controlul inflamației și contribuie la menținerea stabilității osoase marginale atât în jurul dinților naturali, cât și al implanturilor.
Ce este grefa gingivală și care sunt obiectivele biologice ale procedurii?
Grefa gingivală este o procedură de chirurgie mucogingivală utilizată pentru tratamentul recesiunilor gingivale, pentru creșterea grosimii țesutului moale și pentru augmentarea gingiei keratinizate. Indicația apare frecvent în cazurile de recesiune clasa Miller I și II, asociate cu hipersensibilitate dentinară sau preocupări estetice. Dincolo de corecția unui defect vizibil, intervenția urmărește obținerea unei margini gingivale stabile și a unei acoperiri radiculare complete.
Scopul principal al procedurilor de acoperire radiculară este obținerea unei acoperiri complete a defectului de recesiune, cu rezultate estetice armonioase și cu menținerea unei adâncimi minime de sondare după vindecare. Conform criteriilor clinice descrise de Miller, acoperirea completă presupune poziționarea marginii gingivale la nivelul joncțiunii smalț-cement, prezența atașamentului clinic la nivel radicular, adâncime de sondare de maximum 2 mm și absența sângerării la sondare. Aceste criterii oferă un reper obiectiv pentru evaluarea succesului biologic al procedurii.
Datele publicate într-un studiu clinic comparativ apărut în Folia Medica arată că pacienții tratați chirurgical prin tehnici de grefă liberă de țesut moale au prezentat o reducere semnificativă a recesiunii gingivale, asociată cu un câștig concomitent de atașament clinic. Tehnica lamboului avansat coronar asociat cu grefă de țesut conjunctiv subepitelial a condus la acoperire radiculară completă în majoritatea cazurilor, în timp ce grefa gingivală liberă a demonstrat, de asemenea, rezultate favorabile, cu acoperire completă sau parțială și creștere a gingiei atașate. În contrast, tratamentul nechirurgical a determinat doar o ameliorare parțială a hipersensibilității, fără acoperire radiculară sau augmentare tisulară reală.
În studiul, pacienții tratați chirurgical cu tehnici de grefă liberă de țesut moale au prezentat o reducere semnificativă a recesiunii gingivale și un câștig concomitent de atașament clinic. Tehnica lamboului avansat coronar asociată cu grefa de țesut conjunctiv subepitelial a condus la acoperire radiculară completă în majoritatea cazurilor, în timp ce grefa gingivală liberă a demonstrat rezultate favorabile, cu acoperire completă sau parțială, însoțite de augmentare a gingiei keratinizate. Rezultatele au arătat, de asemenea, rezoluția totală a hipersensibilității dentinare în rândul pacienților tratați chirurgical, în contrast cu grupul control, unde tratamentul nechirurgical a determinat doar o ameliorare parțială.
Acest model clinic ilustrează clar care sunt obiectivele biologice ale grefei gingivale:
- acoperirea suprafețelor radiculare expuse și restabilirea conturului gingival
- creșterea lățimii gingiei atașate și keratinizate
- câștig de atașament clinic stabil
- reducerea hipersensibilității dentinare
- îmbunătățirea integrării estetice și funcționale a țesutului moale
La nivel tisular, integrarea grefei este sprijinită de aportul vascular din patul receptor și din lamboul suprapus, ceea ce favorizează supraviețuirea și adaptarea grefei. În cazul grefei de țesut conjunctiv subepitelial, potențialul biologic al țesutului palatinal contribuie la obținerea unui volum tisular mai stabil și la o armonie cromatică superioară.
În practică, alegerea tehnicii depinde de morfologia defectului, de prezența țesutului keratinizat apical, de grosimea gingiei și de obiectivele terapeutice. Lamboul avansat coronar este frecvent prima opțiune atunci când există gingie keratinizată adecvată, iar asocierea cu grefa conjunctivă este indicată atunci când este necesară augmentarea volumetrică suplimentară.
Astfel, grefa gingivală reprezintă o intervenție cu obiective biologice clare și cuantificabile, menite să creeze un mediu tisular stabil, capabil să susțină atașamentul, să limiteze inflamația și să contribuie la menținerea sănătății parodontale pe termen lung.
Ce tipuri de grefă gingivală sunt utilizate în practica actuală
În chirurgia mucogingivală modernă, alegerea tipului de grefă gingivală depinde de morfologia defectului, de grosimea țesutului existent, de prezența gingiei keratinizate și de obiectivul biologic urmărit. Literatura clinică descrie mai multe opțiuni, dintre care cele mai utilizate rămân grefa gingivală liberă și grefa de țesut conjunctiv subepitelial.
Grefa epitelio-conjunctivală liberă
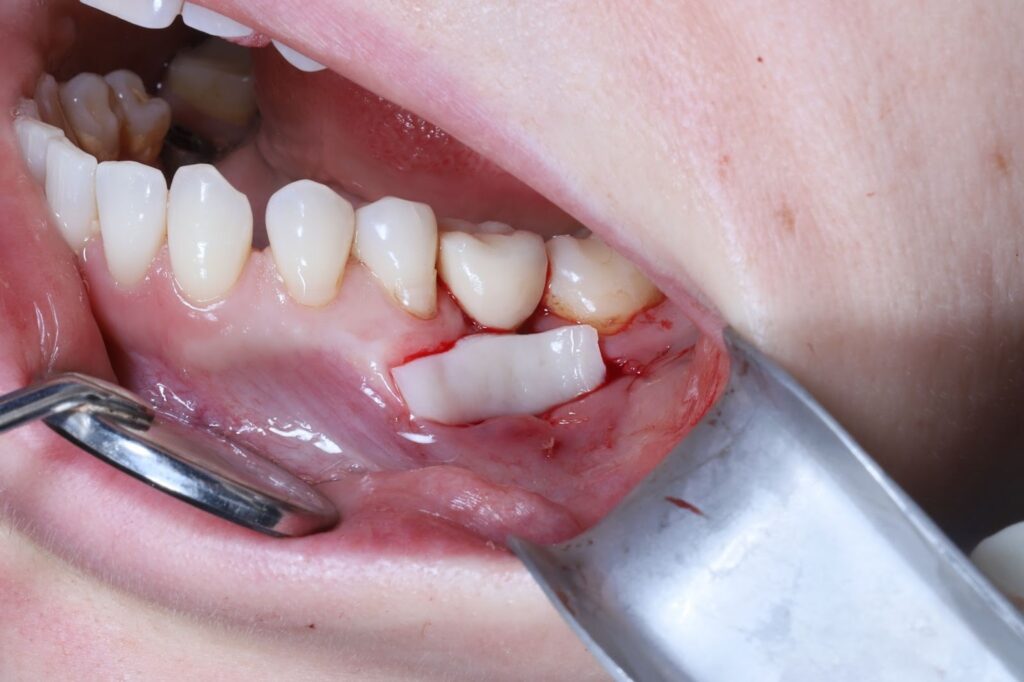
Grefa epitelio-conjunctivală liberă (sau grefa gingivală liberă) presupune recoltarea unui fragment de țesut epitelio-conjunctiv, de regulă din palatul dur, și transplantarea acestuia în zona receptoră. Este indicată frecvent în recesiuni gingivale Miller I și II, în special atunci când există deficit de gingie keratinizată.
Datele clinice publicate în Folia Medica arată că utilizarea grefei gingivale libere poate conduce la acoperire radiculară completă sau parțială, însoțită de creșterea lățimii gingiei atașate și de reducerea hipersensibilității dentinare. Un avantaj major al acestei tehnici este capacitatea de a genera țesut keratinizat stabil, ceea ce contribuie la îmbunătățirea rezistenței mecanice și la facilitarea controlului plăcii bacteriene.
Limitarea principală este necesitatea unei zone donatoare și diferențele cromatice posibile între grefă și țesutul adiacent.
Grefa de țesut conjunctiv subepitelial
Grefa de țesut conjunctiv subepitelial este considerată o tehnică bilaminară, în care țesutul conjunctiv recoltat din palat este acoperit de un lambou coronar avansat. Conceptul a fost descris inițial de Langer și ulterior rafinat în practica clinică.
În studiul clinic comparativ publicat în Folia Medica, asocierea lamboului avansat coronar cu grefa conjunctivă subepitelială a fost corelată cu o rată mai mare de acoperire radiculară completă comparativ cu grefa gingivală liberă. Procedura a fost însoțită de câștig de atașament clinic și creștere a gingiei keratinizate, cu rezultate estetice favorabile.
Din perspectivă biologică, tehnica este susținută de aportul vascular provenit atât din patul receptor, cât și din lamboul suprapus, mecanism care contribuie la integrarea și stabilitatea volumetrică a grefei.
Lambouri pediculate și tehnici combinate
În situațiile în care există țesut keratinizat adecvat apical față de defect, lamboul avansat coronar poate fi utilizat ca tehnică de primă intenție. Această abordare permite deplasarea coronală a țesutului existent pentru acoperirea rădăcinii expuse.
În practica actuală, lambourile pediculate pot fi utilizate singure sau în combinație cu grefe de țesut conjunctiv, matrice dermică acelulară sau alte materiale biologice, în funcție de necesitățile clinice. Alegerea depinde de grosimea fenotipului, de extinderea recesiunii și de obiectivul estetic.
Alegerea tipului de grefă gingivală se bazează pe analiza atentă a defectului, a fenotipului gingival și a obiectivului biologic urmărit. În practica actuală, selecția corectă a procedurii influențează direct stabilitatea tisulară și predictibilitatea rezultatului, atât în context parodontal, cât și periimplantar.
Când și cum integrăm grefa gingivală în reconstrucția țesuturilor moi parodontale și peri implantare?
Integrarea unei grefe gingivale începe cu o întrebare simplă: ce trebuie să corectăm, lățimea țesutului keratinizat, grosimea țesutului, poziția marginală, sau confortul pacientului la igienizare. În practica actuală, decizia se sprijină pe evaluarea fenotipului, adică lățimea țesutului keratinizat, grosimea mucoasei și înălțimea țesutului supracrestal, elemente care influențează stabilitatea țesuturilor moi și remodelarea osoasă în timp.
Indicațiile grefei gingivale în context parodontal
În context parodontal, grefarea țesuturilor moi se leagă direct de recesiunile gingivale și consecințele lor clinice: hipersensibilitate, risc crescut de carii radiculare și impact estetic. Datele clinice din studiul comparativ publicat în Folia Medica susțin că intervențiile chirurgicale cu grefe de țesut moale pot reduce semnificativ recesiunea și pot aduce câștig de atașament clinic, cu ameliorarea hipersensibilității, în special în recesiuni Miller clasa I și II.
Alegerea tehnicii depinde de contextul local, inclusiv dimensiunea defectului, prezența țesutului keratinizat adiacent și grosimea gingiei, deoarece aceste variabile influențează predictibilitatea acoperirii radiculare și aspectul final al țesuturilor moi.
Indicațiile grefei gingivale în context peri implantar
În jurul implanturilor, discuția devine mai nuanțată, deoarece mucoasa peri implantară diferă histologic de gingia din jurul dinților. Fibrele conjunctive peri implantare au o orientare mai degrabă paralelă cu suprafața implantului, țesutul conjunctiv are un profil mai colagenizat și mai sărac în fibroblaste, iar vascularizația este diferită. În acest cadru, rolul țesutului keratinizat din jurul implanturilor a fost dezbătut mult timp: există date care arată asocieri între lipsa țesutului keratinizat și acumulare mai mare de placă, inflamație și disconfort la periaj, dar există și rezultate care sugerează un impact clinic modest pe termen lung.
Un studiul de urmărire pe 10 ani [3] susține exact această idee de echilibru: prezența sau absența mucoasei keratinizate poate avea un impact statistic semnificativ, dar minor, asupra unor parametri clinici, iar dovezile rămân limitate pentru a spune că lipsa ei, singură, determină degradarea sănătății peri implantare în timp. În același timp, același studiu arată asocieri legate de sângerarea la sondare și modificări ale nivelului osos marginal, plus un posibil efect al designului implantului asupra unor parametri clinici.
Din perspectivă practică, atunci când lipsa țesutului keratinizat se asociază cu disconfort la igienizare, control dificil al plăcii sau instabilitate tisulară marginală, augmentarea țesuturilor moi devine o opțiune justificată. În plus, grosimea mucoasei influențează rezultatele estetice și poate susține stabilitatea marginală în timp, mai ales în zonele cu cerințe estetice.
Integrarea grefei gingivale în planificarea implantară modernă
Planificarea modernă pornește de la fenotip. Lățimea țesutului keratinizat, grosimea mucoasei și înălțimea țesutului supracrestal se evaluează înainte de intervenție, pentru că aceste elemente pot influența igienizarea, răspunsul inflamator și remodelarea marginală. În acest sens, augmentarea țesuturilor moi are două obiective majore, așa cum reiese din capitolul IntechOpen: obținerea unei lățimi adecvate de mucoasă keratinizată și creșterea volumului țesutului moale peri implantar.
În practică, alegerea tipului de grefă se aliniază cu obiectivul: grefa gingivală liberă este folosită frecvent când ținta este creșterea lățimii țesutului keratinizat, iar grefa de țesut conjunctiv când ținta este creșterea grosimii. Momentul poate fi adaptat cazului, înainte sau după inserarea implantului, sau în etapa conexiunii bontului de vindecare, în funcție de deficitul tisular, poziția implantului, dificultatea de manipulare a țesuturilor și așteptările estetice.
Biotipul subțire este mai predispus la recesiune și inflamație, [4] iar evaluarea biotipului înainte de planificare ajută la anticiparea riscurilor și la alegerea unei strategii de îngroșare tisulară când situația o cere, mai ales în zona estetică.
Integrarea unei grefe gingivale în planul terapeutic presupune mai mult decât stăpânirea unei tehnici. Înseamnă înțelegerea profundă a biologiei țesuturilor moi, a interacțiunii lor cu suprafața implantului, a modului în care fenotipul influențează stabilitatea marginală și a deciziilor legate de timing. Aceste competențe sunt abordate sistematic în cadrul programului Advanced Periodontal/Implant Surgery: A Practical Training Course.

Programul este construit ca o experiență clinică intensivă, dedicată medicilor care doresc să își rafineze tehnica chirurgicală și capacitatea de planificare biologică. Structura sa îmbină prelegeri avansate cu demonstrații chirurgicale live, analiză de cazuri reale și sesiuni practice în grupuri restrânse, oferind un cadru de învățare aplicat și riguros.
Participanții explorează concepte microsurgicale fundamentale și avansate, inclusiv:
- modele de lambouri pentru stabilitate implantară pe termen lung
- tehnici de augmentare sinusală, atât prin abord osteotom, cât și fereastră laterală
- protocoale moderne de augmentare osoasă orizontală și verticală
- conservarea crestei alveolare și inserarea imediată a implanturilor
- managementul bolilor periimplantare
- tehnici de grefare a țesuturilor moi pentru optimizarea rezultatelor estetice
Componenta de țesuturi moi ocupă un loc central, fiind corelată cu planificarea implantară și cu prevenția complicațiilor estetice periimplantare. În cadrul programului, lectorii de renume mondial abordează aplicat managementul țesuturilor moi și integrarea lor în planificarea implantară modernă, oferind o perspectivă clinică susținută de experiență academică și practică.
Cursul se desfășoară la University of Michigan School of Dentistry, în Ann Arbor, un centru universitar cu tradiție solidă în cercetare și educație medicală. Mediul academic facilitează contactul direct cu expertiză internațională și cu o comunitate profesională orientată spre rigoare științifică și excelență clinică. În acest context, conceptele legate de managementul țesuturilor moi sunt discutate aplicat, analizate critic și integrate în planuri terapeutice reale.
Reconstrucția țesuturilor moi, fie în context parodontal, fie periimplantar, rămâne un demers biologic fin, în care stabilitatea pe termen lung depinde de echilibrul dintre fenotip, tehnică și planificare. Grefa gingivală devine relevantă atunci când analiza clinică indică necesitatea creșterii volumului sau a lățimii țesutului keratinizat, pentru susținerea integrității marginale și a controlului inflamației. Decizia terapeutică reflectă capacitatea clinicianului de a integra datele biologice și particularitățile cazului într-un protocol coerent și predictibil.
Pentru medicii care își doresc să aprofundeze tehnicile de grefă gingivală, să înțeleagă mecanismele biologice care stau la baza stabilității periimplantare și să își consolideze predictibilitatea terapeutică, programul Advanced Periodontal/Implant Surgery: A Practical Training Course organizat de 32Academy, reprezintă o extensie practică a principiilor discutate în acest articol.
Întrebări frecvente despre grefa gingivală
1. Ce este grefa gingivală și când este indicată?
Grefa gingivală este o procedură chirurgicală utilizată pentru a crește volumul sau lățimea țesutului keratinizat în jurul dinților sau implanturilor. Este indicată în recesiuni gingivale, deficit de gingie atașată, hipersensibilitate dentinară sau în situații peri-implantare unde stabilitatea tisulară și igienizarea sunt compromise.
2. Este obligatorie gingia keratinizată pentru succesul implantului dentar?
Literatura indică asocieri între lipsa mucoasei keratinizate și inflamație locală sau disconfort la periaj. Impactul asupra pierderii osoase pe termen lung rămâne moderat și variabil. Decizia de augmentare se bazează pe evaluarea clinică individuală și pe controlul plăcii bacteriene.
3. Care este diferența dintre grefa gingivală liberă și grefa de țesut conjunctiv subepitelial?
Grefa gingivală liberă este utilizată frecvent pentru creșterea lățimii țesutului keratinizat. Grefa de țesut conjunctiv subepitelial este preferată pentru îngroșarea fenotipului gingival și obținerea unor rezultate estetice mai armonioase, fiind asociată cu o vascularizație favorabilă și integrare predictibilă.
4. Când se poate realiza grefa gingivală în raport cu inserarea implantului?
Procedura poate fi realizată înainte de inserarea implantului, concomitent cu intervenția chirurgicală sau ulterior, în funcție de deficitul tisular, fenotip și obiectivele estetice și funcționale ale tratamentului.
Bibliografie:
[1] Cochran D, Simpson J, Weber H. Atașarea și creșterea celulelor parodontale pe titan neted și rugos. Int J Oral Maxillofac Implants. 1994;9:289–96.
[2] Mombelli A, Lang NP. Parametri clinici pentru evaluarea implanturilor dentare. Periodontol 2000. 1994;4:81–6. doi: 10.1111/j.1600-0757.1994.tb00008.x.
[3] https://onlinelibrary.wiley.com/doi/10.1111/cid.13314
[4] https://pmc.ncbi.nlm.nih.gov/articles/PMC5141671/