Recesiunea gingivală sau recesiunea țesuturilor moi este definită ca deplasarea marginii gingivale de la nivelul joncțiunii smalț-cement a unui dinte sau platforma unui implant dentar, având ca efect expunerea radiculară și diminuarea progresivă a țesutului gingival protector. Această afecțiune este asociată cu pierderea țesuturilor parodontale inclusiv gingia, ligamentul parodontal, cimentul radicular și osul la locul dentar, precum și cu pierderea mucoasei și a osului din jurul implanturilor dentare. Expunerea componentelor metalice ale implantului sau liniei de comentare a unei coroane dentare compromite nu doar aspectul estetic ci și sănătatea parodontală.
Aceasta este una dintre cele mai frecvente complicații întâlnite în jurul restaurărilor proteice și al implanturilor dentare. Studiile epidemiologice au demonstrat că recesiunea gingivală este o constatare frecventă în practica clinică zilnică. Prevalența variază de la 40% la 100% în funcție de populație și de metodele de analiză. Defectele de recesiune gingivală pot fi localizate la nivelul suprafețelor dentare labiale, linguale și/sau interproximale.
Spre deosebire de recesiunile care apar pe dinții naturali, cele din jurul implanturilor sau al coroanelor implică o patogeneză diferită și factori de risc multipli. Poziționarea tridimensională a implantului, grosimea țesuturilor moi, prezența osului vestibular și tipul de biotip gingival devin elemente esențiale în menținerea stabilității țesuturilor peri-implantare. În absența unei planificări riguroase și a unui control postoperator atent, riscul de recesiune crește exponențial. În plus, lipsa ligamentului parodontal în cazul implanturilor determină o vulnerabilitate suplimentară la stresurile mecanice și inflamațiile cronice.
Gestionarea unei recesiuni gingivale în aceste situații presupune o abordare complexă, în care chirurgia mucogingivală joacă un rol esențial. De la tehnici clasice de acoperire radiculară adaptate contextului protetic, până la metode avansate precum tehnica tunelului (avansat coronar modificat și tunelul închis lateral) și utilizarea grefelor subepiteliale sau a proteinelor derivate din matricea de smalț, opțiunile terapeutice s-au diversificat considerabil. Alegerea metodei corecte nu depinde doar de gradul de recesiune, ci și de integrarea acesteia într-un plan terapeutic protetic coerent, predictibil și estetic.
În continuare, vom explora cauzele și factorii care duc la recesiunea gingivală din jurul restaurărilor fixe și al implanturilor și cele mai eficiente tehnici chirurgicale moderne de acoperire.
Cauze pentru recesiunea gingivală în jurul coroanelor și implanturilor
Înțelegerea cauzelor care stau la baza recesiunii gingivale în jurul restaurărilor protetice și al implanturilor dentare este esențială pentru o intervenție eficientă și durabilă. Recesiile din aceste zone nu sunt întotdeauna rezultatul unui singur factor, ci al unei combinații între anatomia pacientului, tehnica operatorie și igiena orală postoperatorie.
Înțelegerea cauzelor care stau la baza retracției gingivale în jurul restaurărilor proteice și al implanturilor dentare este esențială pentru o intervenție eficientă și de durată. Recesiunile din aceste zone nu sunt rezultatul unui singur factor, ci, de cele mai multe ori al unei combinații între anatomia pacientului, tehnica operatorie și igiena orală postoperatorie. Însă, diferențele anatomice și biologice dintre dintele natural și implantul osteointegrat constituie primul punct esențial.
În timp ce dinții naturali beneficiază de ligamente parodontale și o rețea vasculară complexă care asigură protecție și stabilitate, implanturile se bazează pe osteointegrare, o relație directă os-metal fără protecție ligamentară. Această diferență structurală determină o susceptibilitate mai mare la recesiune în jurul implanturilor, mai ales în lipsa unei bariere adecvate de țesut moale keratinizat.
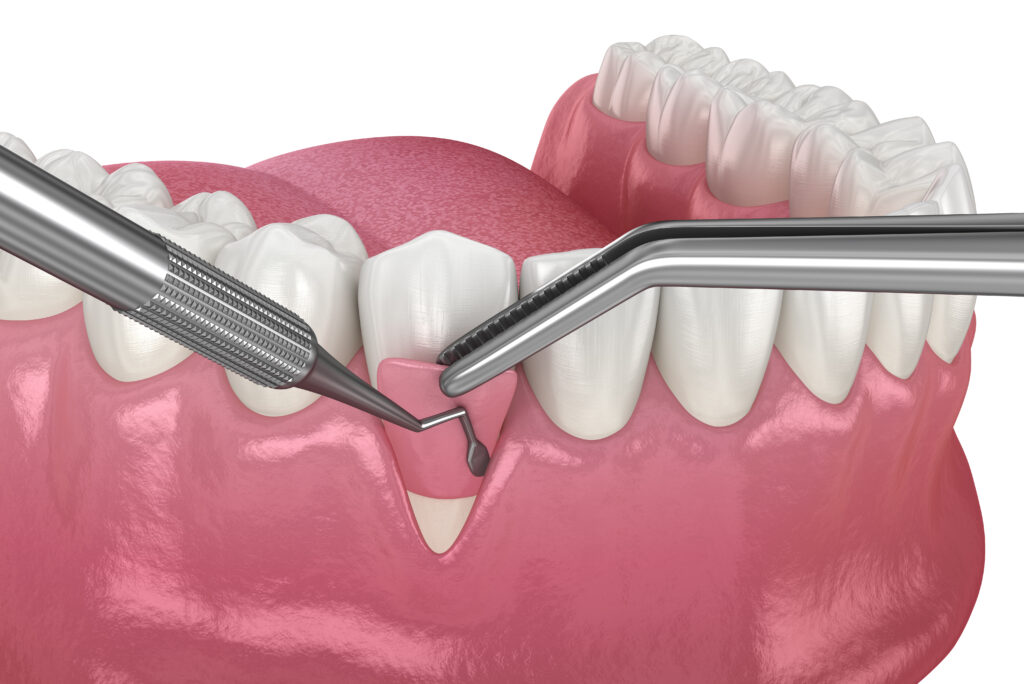
Printre principalii factori declanșatori ai recesiunilor gingivale este poziționarea greșită a implantului. Inserarea vestibulară excesivă, lipsa unei reconstrucții osoase vestibulare adecvate sau o adâncime incorectă a implantului pot duce la pierderea suportului osos și, implicit, la migrarea marginii gingivale. În plus, în zonele cu biotip subțire, orice traumă (indiferent că este chirurgicală sau protetică) poate declanșa un proces de remodelare tisulară nefavorabil.
Un alt element important este profilul de emergență al restaurării. Coroanele dentare supraconturate, marginile protetice subgingivale adaptate necorespunzător sau contactele premature pot induce presiuni continue asupra gingiei, ducând la inflamație cronică și recesiune. În cazul implanturilor, absența țesutului moale keratinizat și existența unei tranziții bruște între bontul protetic și țesutul moale pot accentua problema.
În plus, igiena orală deficitară a pacientului sau lipsa educației privind întreținerea implanturilor poate favoriza apariția mucozitei sau periimplantitei, afecțiuni inflamatorii care contribuie direct la retragerea gingivală. Pe fondul unei inflamații cronice, colagenul din țesuturile conjunctive este degradat, ceea ce slăbește structura gingivală și expune marginea restaurării.
Studiile recente, precum cel publicat în Journal of Oral and Maxillofacial Surgery sau a raportului EAO (European Association for Osseointegration) din 2019, confirmă că incidența recesiilor este semnificativ mai mare în jurul implanturilor inserate în zone estetice, în special atunci când nu sunt luate în calcul factorii biologici și estetici încă din etapa de planificare.
Prin urmare, înțelegerea în profunzime a mecanismelor care duc la apariția recesiilor gingivale în jurul coroanelor dentare și implanturilor dentare este esențială nu doar pentru tratamentul acesteia, ci mai ales pentru prevenirea ei încă din faza de planificare protetică și chirurgicală.
Evaluarea clinică și alegerea corectă a cazurilor în recesiunea gingivală
Fiecare caz de recesiune gingivală în jurul unui implant sau al unei coroane dentare trebuie analizat în mod individualizat, iar succesul unei intervenții chirurgicale depinde în mare măsură de evaluarea clinică preoperatorie. Prima etapă esențială este stabilirea diagnosticului diferențial între o recesiune localizată și una cauzată de un dezechilibru funcțional mai amplu. Acest lucru implică o examinare clinică detaliată, completată de radiografii retroalveolare sau CBCT pentru evaluarea suportului osos și a poziției implantului.
Un aspect-cheie este determinarea biotipului gingival. Biotipurile groase oferă o stabilitate mai bună pe termen lung și răspund favorabil la tehnici de acoperire, în timp ce biotipurile subțiri pot suferi retracții suplimentare postoperatorii, necesitând o augmentare conjunctivă prealabilă. Grosimea și lățimea țesutului keratinizat sunt, de asemenea, factori determinanți: o lățime sub 2 mm este considerată insuficientă pentru menținerea sănătății peri-implantare în absența unei igiene perfecte.
Poziționarea restaurării trebuie analizată din punct de vedere estetic și funcțional. Dacă profilul de emergență este nefavorabil sau dacă există o presiune excesivă asupra papilelor interdentare, acoperirea gingivală poate fi compromisă. În aceste cazuri, o intervenție protetică prealabilă (precum modificarea bontului sau reconstrucția coroanei) este adesea necesară înaintea tratamentului mucogingival.
De asemenea, evaluarea stării inflamatorii locale este obligatorie. Orice semn de mucosită, sângerare la sondare sau supurație trebuie tratat înainte de a planifica o intervenție de acoperire. O zonă activ inflamată nu oferă un teren favorabil vindecării și poate duce la eșecul grefei.
Pacientul trebuie, de asemenea, implicat activ în procesul decizional. Este esențial ca acesta să înțeleagă limitările biologice ale cazului, potențialele etape multiple și faptul că uneori rezultatul estetic nu poate fi perfect, ci doar acceptabil funcțional. Comunicarea onestă, dublată de o documentație fotografică pre și post-operatorie, contribuie la setarea realistă a așteptărilor.
Prin urmare, alegerea cazurilor potrivite și definirea clară a obiectivelor terapeutice sunt pași esențiali în abordarea predictibilă a recesiilor gingivale în jurul coroanelor și implanturilor dentare.
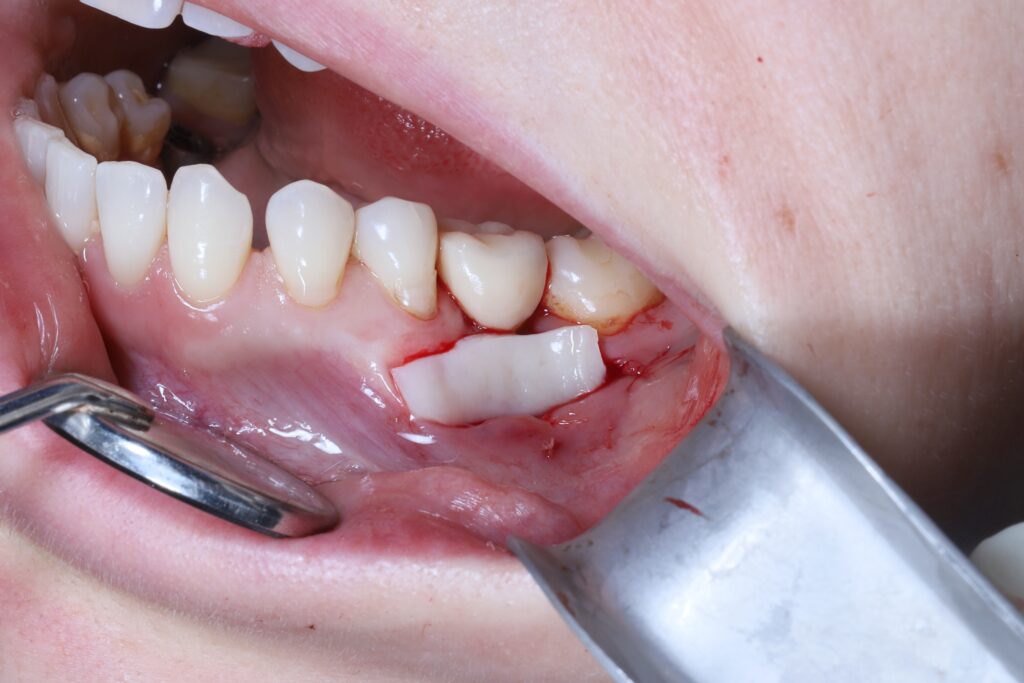
Tehnici avansate de acoperire a recesiunilor gingivale în zone restaurate
În ultimele două decenii, chirurgia plastică parodontală a cunoscut o evoluție semnificativă, oferind soluții tot mai eficiente pentru gestionarea recesiunilor gingivale în jurul implanturilor dentare și al coroanelor dentare. Dintre cele mai utilizate tehnici actuale, tehnica tunelului avansat coronar modificat (MCAT), tunelul închis lateral (LCT) și grefa conjunctivă subepitelială rămân pilonii de bază în tratarea acestor cazuri complexe.
Tehnica MCAT presupune crearea unui tunel subgingival fără incizii verticale, ceea ce permite menținerea vascularizației și integrarea optimă a grefei. Grefa este introdusă printr-un acces minim și fixată coronal cu fire suspensive sau pining. Această tehnică este preferată în zonele frontale pentru că minimizează cicatricile și permite o integrare estetică superioară, mai ales în cazul implanturilor vestibular expuse. Rezultatele sunt previzibile dacă se asociază cu un biotip gros sau dacă se face o îngroșare a țesuturilor cu PRF sau biomateriale.
O variantă complementară este tunelul închis lateral (LCT), indicat în cazurile unde recesiunea afectează un singur implant și există țesut donator adecvat în zona adiacentă. Această tehnică permite repoziționarea țesutului existent peste zona afectată, reducând necesitatea grefelor autologe extinse și scurtând timpul de vindecare.
În completare, utilizarea proteinelor derivate din matricea de smalț (EMD) sau a colagenului cross-linked oferă o alternativă biologică de stimulare a regenerării țesutului conjunctiv. Asocierea acestora cu grefe autologe sau xenogene îmbunătățește calitatea vindecării și crește rata de acoperire completă a recesiunii.
Tehnicile combinate, cum ar fi augmentarea cu grefe libere de țesut conjunctiv prelevate din palat și utilizarea PRF (Platelet-Rich Fibrin), au demonstrat rezultate excelente în studii clinice recente. PRF-ul, prin capacitatea sa de a elibera factori de creștere într-un mod controlat, susține angiogeneza și remodelarea țesutului moale într-un mod predictibil.
În concluzie, alegerea tehnicii depinde de localizarea recesiunii, biotipul pacientului, volumul de țesut moale existent și obiectivele estetice. Succesul pe termen lung este direct proporțional cu acuratețea tehnică, selecția pacientului și colaborarea între specialistul în parodontologie și protetician.
Recesiunea gingivală în jurul implanturilor dentare și al coroanelor dentare este o provocare reală pentru clinicianul modern, dar și o oportunitate de a demonstra rafinamentul planificării și al execuției interdisciplinare. Tratamentul acestor recesiuni nu se rezumă la o simplă corecție estetică, ci vizează refacerea unei arhitecturi gingivale stabile, funcționale și biologic sustenabile. Prin integrarea tehnicilor moderne de chirurgie mucogingivală, folosirea de biomateriale regenerative și o înțelegere profundă a etiopatogeniei, medicul stomatolog poate oferi rezultate predictibile chiar și în cele mai dificile cazuri.
Pentru a aprofunda aceste concepte și a învăța cum să aplici tehnicile de acoperire a recesiunii la dinții restaurați cu coroane sau implanturi dentare, 32Academy îți pune la dispoziție cursul Advanced Hard Tissue Masterclass, sub îndrumarea Prof. Markus Hurzeler, Prof. Hom-Lay Wang și Prof. Nikos Mardas.
Bibliografie: researchgate.net, joms.org, csr2019.eao.org, pmc.ncbi.nlm.nih.gov


