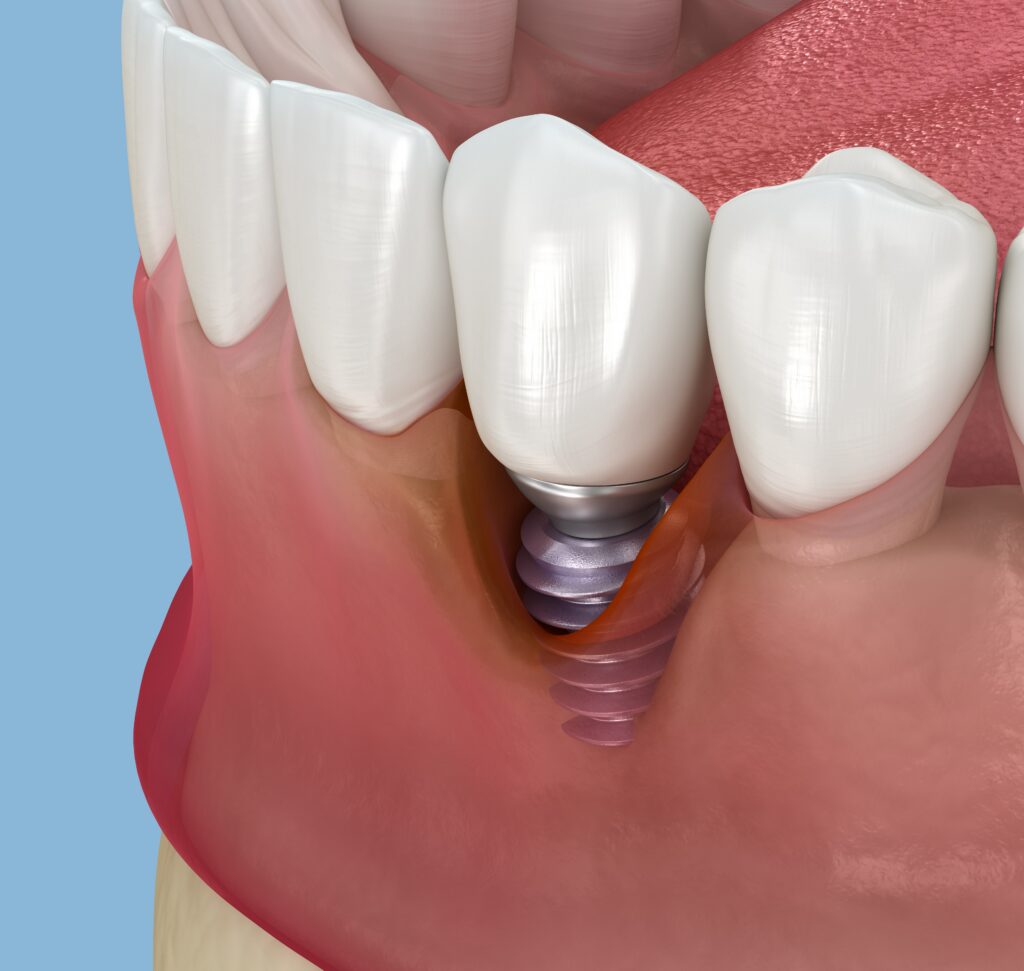
Regenerarea parodontală și periimplantară urmărește restaurarea țesuturilor de susținere distruse în jurul dinților și implanturilor, prin utilizarea strategică a biomateriale dentare adaptate mecanismului biologic implicat. Succesul terapeutic depinde de corelarea tipului de defect cu proprietățile materialului utilizat și de integrarea acestuia într-un protocol biologic coerent.
Parodontita reprezintă una dintre cele mai răspândite boli cronice la nivel global. Conform datelor din literatura recentă, prevalența bolii parodontale variază între 20% și 50% [1] din populația globală, iar în 2016 parodontita severă s-a clasat pe locul 11 [2] în topul celor mai frecvente afecțiuni la nivel mondial. În paralel, periimplantita este estimată la aproximativ 20% dintre pacienții purtători de implanturi și se caracterizează prin inflamație asociată cu pierdere osoasă progresivă.
Procedurile convenționale, precum detartrajul și planarea radiculară, pot controla inflamația, însă nu restabilesc ligamentul parodontal, cementul și osul alveolar pierdute. În acest context, abordările regenerative bazate pe biomateriale în stomatologie au devenit esențiale pentru reconstruirea țesuturilor parodontale și periimplantare. Conceptul de regenerare tisulară ghidată și utilizarea substituenților osoși, a membranelor barieră, a factorilor de creștere și a terapiilor celulare reprezintă astăzi fundamentul practicii clinice regenerative.
Progresele recente în ingineria tisulară și nanotehnologie au extins considerabil opțiunile terapeutice în regenerarea parodontală și periimplantară, prin dezvoltarea de schele biomimetice și biomateriale funcționalizate. Totuși, literatura subliniază că niciun material disponibil comercial nu reunește în prezent toate caracteristicile ideale pentru o regenerare funcțională completă. Din acest motiv, selecția materialului trebuie corelată cu tipul defectului, condițiile biologice locale și obiectivul terapeutic urmărit.
Cuprins:
De ce regenerarea parodontală și regenerarea periimplantară nu sunt identice biologic?
Atât regenerarea parodontală, cât și regenerarea periimplantară urmăresc restaurarea țesuturilor distruse în jurul dintelui natural sau al implantului. Contextul biologic diferă însă între cele două situații. Dintele este susținut de un aparat parodontal complex, în timp ce implantul se integrează direct în os prin osteointegrare, fără ligament parodontal. Această diferență structurală influențează mecanismele de vindecare, selecția de biomateriale dentare și limitele regenerative.
Structura aparatului parodontal versus interfața os-implant
În jurul dintelui natural există gingie, os alveolar, cement radicular și ligament parodontal. Ligamentul parodontal are rol biomecanic și biologic, contribuie la vascularizație și permite adaptarea la forțele ocluzale.
În jurul implantului, contactul este direct între os și suprafața implantului. Atașamentul periimplantar are caracteristici histologice diferite față de aparatul parodontal. Aceste particularități influențează răspunsul inflamator și capacitatea de regenerare în defectele parodontale comparativ cu defectele periimplantare.
Complexitatea regenerării parodontale
Regenerarea parodontală presupune refacerea coordonată a cementului radicular, ligamentului parodontal și osului alveolar. Procesul implică diferențiere celulară controlată și stabilitatea cheagului la nivelul defectului.
Rezultatul biologic depinde de tipul defectului și de populațiile celulare care recolonizează situsul după debridare. Migrarea rapidă a epiteliului poate influența negativ potențialul regenerativ dacă nu este controlată.
Colonizarea celulară și principiul GTR/GBR
Conceptul de regenerare tisulară ghidată (GTR) și regenerare osoasă ghidată (GBR) utilizează bariere pentru a limita creșterea descendentă a epiteliului și pentru a favoriza repopularea cu celule implicate în regenerare.
Literatura raportează rezultate favorabile pentru GTR/GBR în defecte intraosoase verticale și în defecte de furcație clasa II. Pentru defectele orizontale și furcațiile clasa III, predictibilitatea este mai redusă.
Particularități biologice în regenerarea periimplantară
În regenerarea periimplantară, absența ligamentului parodontal modifică obiectivul terapeutic. Intervenția se concentrează pe refacerea suportului osos și pe controlul infecției asociate biofilmului.
Contextul biologic al periimplantitei adaugă un nivel suplimentar de complexitate. Alegerea de biomateriale în stomatologie și tehnica utilizată trebuie adaptate morfologiei defectului și limitelor biologice ale sitului.
Ce tipuri de biomateriale dentare susțin regenerarea și prin ce mecanism acționează?
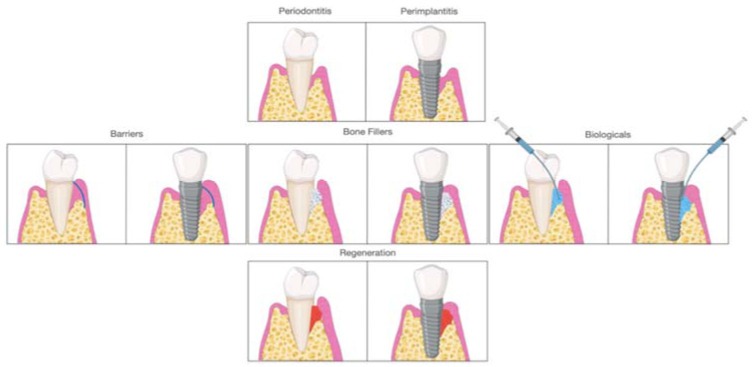
În regenerarea parodontală și periimplantară, utilizarea de biomateriale dentare urmărește refacerea volumului osos, controlul colonizării celulare și susținerea proceselor biologice implicate în vindecare. Literatura clasifică aceste materiale în trei categorii principale:
- materiale de umplere osoasă
- bariere (membrane)
- mediatori biologici
În practica clinică, aceste categorii sunt frecvent utilizate în combinație, în funcție de tipul defectului și obiectivul terapeutic.
Materiale de umplere osoasă (grefe)
Materialele de umplere osoasă sunt utilizate pentru conservarea sau augmentarea crestei alveolare și pentru restabilirea volumului pierdut în defecte parodontale sau periimplantare. Clasificarea lor se face în funcție de origine:
- Autogrefe: recoltate de la același pacient. Sunt considerate standard de aur datorită potențialului osteogenic, osteoconductiv și osteoinductiv. Limitările sunt morbiditatea la locul donator, necesitatea unei intervenții suplimentare și disponibilitatea limitată a țesutului.
- Alogrefe: provenite de la aceeași specie. Elimină necesitatea unui al doilea situs chirurgical. Pot fi procesate sub formă de FDBA sau DFDBA. Există preocupări teoretice legate de reacția de corp străin și transmiterea bolilor, însă protocoalele moderne reduc semnificativ aceste riscuri.
- Xenogrefe: obținute de la alte specii, frecvent bovine sau porcine. Avantajele sunt disponibilitatea și morbiditatea redusă pentru pacient. Limitările includ variabilitatea resorbției și necesitatea procesării pentru reducerea antigenității.
- Materiale aloplastice: sintetice, precum β-TCP, hidroxiapatită sau fosfați de calciu bifazici. Sunt osteoconductive și permit control asupra proprietăților fizice. Dovezile clinice diferă în funcție de compoziție și indicație.
Rolul principal al acestor materiale este menținerea volumului și oferirea unui suport structural pentru osteogeneză, în special atunci când sunt asociate cu membrane de barieră.
Bariere (membrane) și controlul colonizării celulare
După debridarea unui defect parodontal, mai multe tipuri de celule pot recoloniza zona, inclusiv celule epiteliale cu rată mare de proliferare. Barierele sunt utilizate pentru a limita creșterea descendentă a epiteliului și pentru a preveni formarea unui epiteliu joncțional lung, favorizând astfel regenerarea osului și a ligamentului parodontal.
În același timp, membranele mențin spațiul defectului și susțin stabilitatea cheagului, element esențial pentru regenerare.
Membranele se împart în:
1. Membrane neresorbabile
- oferă stabilitate mecanică ridicată;
- necesită intervenție chirurgicală pentru îndepărtare;
- pot prezenta rate de expunere prematură de 30–40% în cazul ePTFE, asociate cu contaminare și risc de complicații.
2. Membrane resorbabile
- reduc necesitatea unei a doua intervenții;
- sunt frecvent pe bază de colagen;
- pot avea degradare variabilă în funcție de compoziție și procesul de reticulare;
- pot influența integrarea tisulară și profilul inflamator în funcție de mecanismul de degradare.
Un aspect esențial confirmat în literatură este că membranele GTR/GBR nu au proprietăți regenerative proprii. Ele funcționează ca bariere de ghidare și sunt utilizate frecvent în asociere cu materiale de grefare pentru a susține regenerarea.
sursa foto: PMC8232756
Mediatori biologici și stimularea regenerării
Mediatorii biologici includ factori de creștere, derivați proteici și concentrate plachetare autologe. Scopul lor este de a influența migrarea celulară, proliferarea și diferențierea în defectele parodontale și periimplantare.
Printre cei mai studiați se află:
- PDGF, implicat în proliferarea și migrarea celulelor ligamentului parodontal;
- BMP, cu rol în osteoinducție și activarea genelor implicate în formarea osoasă;
- EMD, asociat cu formarea de cement nou și ligament parodontal nou în contexte parodontale;
- Acidul hialuronic, utilizat ca adjuvant, cu efecte raportate asupra nivelului de atașament clinic și adâncimii de sondare;
- Concentratele plachetare autologe (PRF, PRP, PRGF), care furnizează o schelă de fibrină bogată în factori de creștere, cu model de resorbție estimat între 14 și 20 de zile în anumite protocoale.
În majoritatea protocoalelor regenerative moderne, aceste biomateriale sunt combinate pentru a integra suportul structural, controlul celular și stimularea biologică într-un cadru adaptat defectului.
Care sunt diferențele clinice între defectele parodontale și defectele periimplantare?
Diferențele dintre defectele parodontale și cele periimplantare pornesc de la biologia situsului și se reflectă direct în obiectivele și limitele terapiei regenerative. În ambele situații vorbim despre distrugerea țesuturilor de susținere, însă structura anatomică implicată este diferită, iar acest aspect influențează selecția de biomateriale dentare și predictibilitatea clinică.
Structura tisulară: dinte natural versus implant
În jurul dintelui natural există un aparat parodontal complex, format din gingie, ligament parodontal, cement radicular și os alveolar. Regenerarea parodontală presupune refacerea acestui complex funcțional, inclusiv formarea de cement nou și ligament parodontal nou, cu reinserția fibrelor în structura de susținere.
În jurul implantului dentar, integrarea este directă la nivel osos, fără prezența ligamentului parodontal și fără cement radicular. Din acest motiv, în regenerarea periimplantară obiectivul principal este reconstrucția defectului osos și stabilizarea implantului, fără componenta de refacere a ligamentului.
Această diferență structurală explică de ce strategiile de regenerare parodontală și regenerare periimplantară nu sunt identice, chiar dacă pot utiliza aceleași categorii de biomateriale în stomatologie, precum grefe osoase și membrane barieră.
Morfologia defectelor parodontale
În parodontită, distrugerea țesuturilor de susținere poate conduce la:
- pierdere osoasă alveolară verticală
- pierdere osoasă alveolară orizontală
- defecte de furcație
Conform datelor din literatură, regenerarea tisulară ghidată și regenerarea osoasă ghidată au eficacitate confirmată pentru pierderea osoasă alveolară verticală și pentru defectele de furcație clasa II. În aceste situații, configurația defectului permite menținerea spațiului și stabilizarea biomaterialelor utilizate.
Pentru pierderea osoasă alveolară orizontală, dovezile disponibile nu susțin aceeași predictibilitate. Defectele de furcație clasa III rămân dificil de tratat prin tehnici regenerative convenționale.
Prin urmare, morfologia defectului parodontal influențează direct indicația și prognosticul tratamentului regenerativ.
Particularități ale defectelor periimplantare
În periimplantită, distrugerea osoasă apare în jurul unui implant osteointegrat. Absența ligamentului parodontal modifică obiectivul biologic al terapiei. Regenerarea periimplantară vizează în principal:
- decontaminarea suprafeței implantului
- stabilizarea defectului osos
- reconstrucția volumului osos prin utilizarea de grefe și membrane
Datele privind utilizarea mediatorilor biologici în jurul implanturilor sunt mai limitate comparativ cu regenerarea parodontală. De exemplu, în cazul derivaților matricei smalțului (EMD), literatura arată rezultate promițătoare, dar insuficiente, în regenerarea periimplantară, asociate cu modificări ale florei Gram-negative.
Implicații clinice pentru selecția biomaterialelor
Diferențele clinice dintre defectele parodontale și cele periimplantare impun o evaluare atentă a:
- tipului de defect
- distribuției pierderii osoase
- prezenței sau absenței ligamentului parodontal
- obiectivului terapeutic
Biomaterialele dentare utilizate în regenerarea parodontală și periimplantară pot aparține acelorași categorii (autogrefe, alogrefe, xenogrefe, materiale aloplastice, membrane resorbabile sau neresorbabile, mediatori biologici) însă indicația și mecanismul urmărit diferă în funcție de contextul biologic.
Prin urmare diferențele clinice dintre defectele parodontale și defectele periimplantare influențează alegerea protocolului regenerativ și nivelul de predictibilitate pe termen lung.

Cum alegem biomaterialele în stomatologie în funcție de defect și obiectiv terapeutic?
După înțelegerea tipurilor de biomateriale dentare și a mecanismelor lor de acțiune, următorul pas este stabilirea criteriilor clinice de selecție. În regenerarea parodontală și periimplantară, decizia terapeutică pornește de la analiza defectului, nu de la material.
Primul element esențial este morfologia defectului. Defectele cu pereți reziduali stabili oferă condiții biologice mai favorabile pentru regenerare, deoarece permit menținerea cheagului și susținerea proceselor de vindecare. În schimb, defectele extinse sau cu pierdere importantă de suport reduc predictibilitatea și pot impune o strategie diferită, orientată spre stabilitate structurală și control al volumului.
Al doilea criteriu este obiectivul terapeutic. Refacerea atașamentului parodontal presupune controlul colonizării epiteliale și favorizarea celulelor ligamentului parodontal. În context periimplantar, accentul poate fi pus pe stabilizarea volumului osos și pe menținerea integrității țesuturilor de susținere. Strategia se adaptează obiectivului biologic urmărit, iar combinația de materiale este decisă în funcție de acest scop.
În final, selecția biomaterialelor trebuie integrată în contextul pacientului. Controlul inflamației, igiena orală, statusul sistemic și experiența operatorului influențează rezultatul la fel de mult ca alegerea materialului. În absența unui control adecvat al acestor factori, chiar și cele mai bine documentate protocoale pot avea rezultate limitate.
În acest sens, selecția biomaterialelor în regenerarea parodontală și periimplantară trebuie adaptată morfologiei defectului, stabilității necesare și obiectivului biologic urmărit. Nu există un biomaterial universal aplicabil tuturor situațiilor clinice.
Această complexitate explică de ce formarea continuă în domeniul regenerării devine esențială. Înțelegerea mecanismelor biologice și integrarea lor în decizia chirurgicală diferențiază aplicarea protocolului de simpla utilizare a unui material.

Mastering Regeneration in Periodontics and Implantology este un program de educație continuă al Harvard School of Dental Medicine, dezvoltat special pentru 32Academy. Programul are loc în perioada 11-15 mai 2026, în Boston, SUA, și este conceput ca o experiență intensivă de cinci zile, cu un număr limitat de 25 de participanți.
Curriculumul explorează fundamentele biologice ale regenerării osoase și ale țesuturilor moi, cu accent pe mecanismele celulare și moleculare care stau la baza protocoalelor clinice moderne. Participanții parcurg întregul flux terapeutic în parodontologie și peri-implantologie, de la terapia inițială până la intervenții chirurgicale complexe.
Programul oferă acces la cele mai recente dezvoltări în biologie, biomateriale, fluxuri digitale și tehnici minim invazive, într-o abordare structurată și bazată pe dovezi. Componenta practică este centrată pe rafinarea preciziei chirurgicale și pe optimizarea vindecării în jurul dinților naturali și implanturilor.
La final, participanții primesc un certificat oficial emis de Harvard School of Dental Medicine, care atestă participarea la acest program de educație continuă.
Regenerarea parodontală și periimplantară rămâne una dintre cele mai complexe arii ale terapiei chirurgicale dentare. Diferențele biologice dintre dinte și implant, morfologia defectului și comportamentul biomaterialelor influențează direct rezultatul clinic și stabilitatea pe termen lung.Membranele, grefele osoase și agenții biologici oferă instrumente validate științific. Predictibilitatea nu derivă însă din alegerea unui produs anume, ci din capacitatea clinicianului de a integra biologia, dovezile și tehnica într-un protocol adaptat fiecărui caz.
Într-un domeniu în care literatura evoluează constant, iar tehnicile devin tot mai sofisticate, aprofundarea continuă a principiilor regenerative devine o componentă esențială a practicii moderne.
Pentru medicii care își doresc o înțelegere aprofundată a mecanismelor biologice și o rafinare a tehnicii chirurgicale într-un cadru academic internațional, programul Mastering Regeneration in Periodontics and Implantology, un program de educație continuă al Harvard School of Dental Medicine dezvoltat special pentru 32Academy, oferă o experiență intensivă centrată pe aplicabilitate clinică și stabilitate terapeutică pe termen lung.
Bibliografie:
[1] M. Nazir , A. Al-Ansari , K. Al-Khalifa , M. Alhareky , B. Gaffar , K. Almas , The Scientific World Journal 2020, 2020, 1. https://onlinelibrary.wiley.com/doi/epdf/10.1155/2020/2146160
[2] GBD 2017 Disease and Injury Incidence and Prevalence Collaborators. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990–2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017;390(10100):1211–1259. doi: 10.1016/S0140-6736(17)32154-2 https://www.thelancet.com/action/showPdf?pii=S0140-6736%2817%2932154-2