Tehnicile minim invazive utilizate în regenerarea osoasă reduc trauma chirurgicală și conservă vascularizația locală, ceea ce favorizează o vindecare mai rapidă și un confort postoperator crescut. În același timp, stabilitatea pe termen lung a rezultatelor depinde de factori precum configurația defectului, controlul infecției și alegerea corectă a biomaterialelor, elemente care rămân esențiale indiferent de abordare.
În practica clinică actuală, procedurile minim invazive sunt tot mai des integrate în planurile de tratament. Recuperarea mai rapidă și confortul postoperator contează pentru pacienți, iar pentru medic devine important să mențină cât mai bine echilibrul biologic al țesuturilor pe durata intervenției. În zona de refacere a osului dentar, aceste obiective devin și mai relevante, deoarece fiecare intervenție influențează direct stabilitatea viitoare a implantului.
Totuși, reducerea invazivității nu înseamnă automat rezultate mai bune în toate situațiile. Accesul chirurgical, decontaminarea suprafețelor și stabilitatea regenerării rămân condiții esențiale pentru succesul terapiei, iar uneori necesită intervenții mai extinse decât ar sugera o abordare minim invazivă.
În continuare, analizăm ce înseamnă concret aceste tehnici, când sunt indicate și cum influențează, în mod real, vindecarea și stabilitatea osoasă pe termen lung.
Informații cheie:
- Tehnicile minim invazive în regenerarea osoasă urmăresc menținerea vascularizației și reducerea traumei chirurgicale, factori asociați cu o vindecare favorabilă și un disconfort postoperator redus.
- Menținerea vascularizației periostale este asociată cu protejarea osului și a țesuturilor moi
- Disconfortul postoperator (durere, edem) este raportat ca redus în abordările fără lambou
- Rata de supraviețuire și pierderea osoasă marginală nu prezintă diferențe semnificative în multe studii comparativ cu tehnicile convenționale
- Rezultatele depind de selecția cazului, planificarea preoperatorie și experiența clinicianului
- Vizibilitatea limitată în tehnicile fără lambou poate influența controlul intraoperator și necesită precauție
Cuprins:
Ce înseamnă tehnici minim invazive în regenerarea osoasă?
În contextul procedurilor de regenerarea osoasă, termenul „minim invaziv” descrie o abordare chirurgicală orientată spre reducerea traumei tisulare, menținerea vascularizației și controlul precis al accesului operator. Este o intervenție atent planificată și executată, în care fiecare etapă este gândită pentru a limita impactul asupra țesuturilor.
Această direcție își are originile în chirurgia parodontală, unde tehnicile de conservare a papilei și utilizarea instrumentarului microchirurgical au arătat că un acces mai restrâns poate susține rezultate stabile, cu modificări tisulare mai reduse. Extinderea acestor principii în implantologie și în procedurile de refacere a osului dentar a dus la protocoale în care echilibrul dintre acces și conservare d
În practică, tehnicile minim invazive includ:
- ridicarea limitată a lamboului sau abordări fără lambou, atunci când anatomia permite;
- evitarea inciziilor de eliberare și conservarea papilelor interdentare;
- utilizarea unor metode precise de debridare și decontaminare;
- stabilizarea atentă a cheagului și a materialelor de grefare, fără extensii chirurgicale inutile.
Un exemplu relevant este chirurgia implantară fără lambou, unde implantul este plasat transgingival, fără reflectarea lamboului mucoperiostal. Această tehnică permite păstrarea vascularizației periostale și este asociată frecvent cu reducerea disconfortului postoperator, a timpului chirurgical și a inflamației locale, în condițiile unei selecții corecte a cazului și a unei planificări riguroase.
Conceptul de minim invazivitate are însă limite clare. În tratamentul defectelor periimplantare sau în situațiile cu infecție activă, accesul adecvat pentru decontaminarea suprafeței și pentru gestionarea defectului osos rămâne esențial. Reducerea excesivă a accesului poate limita vizibilitatea și controlul operator, cu impact direct asupra rezultatelor pe termen lung.
Prin urmare, tehnicile minim invazive în regenerarea osoasă reprezintă o adaptare fină între biologie și tehnică: intervenții controlate, cu impact tisular redus, ghidate permanent de necesitățile reale ale fiecărui caz clinic.
Cum influențează abordările minim invazive vindecarea țesuturilor dure și moi?
Vindecarea în procedurile de regenerare osoasă este un proces complex, în care interacțiunea dintre țesuturile dure și cele moi determină stabilitatea rezultatului final. Abordările minim invazive influențează acest proces în principal prin modul în care păstrează vascularizația, limitează inflamația și susțin stabilitatea mediului biologic local.
Unul dintre cele mai importante mecanisme este conservarea vascularizației. Atunci când extensia lamboului este redusă sau când se utilizează tehnici fără lambou, aportul sanguin periostal rămâne mai bine integrat în zona intervenției. Acest aspect susține nutriția țesuturilor și favorizează o vindecare mai rapidă, cu un risc mai mic de complicații postoperatorii.
Stabilitatea cheagului reprezintă un alt element esențial. În regenerarea osoasă, cheagul sanguin funcționează ca matrice inițială pentru migrarea celulară și formarea de țesut nou. Tehnicile care limitează trauma tisulară și evită expunerea excesivă a defectului contribuie la menținerea acestui cheag stabil, ceea ce susține integrarea materialelor de grefare și organizarea corectă a țesutului regenerat.
Controlul inflamației este direct influențat de gradul de invazivitate al intervenției. O manipulare mai redusă a țesuturilor este asociată frecvent cu edem mai mic, durere redusă și o fază inflamatorie mai bine controlată. Acest lucru are impact atât asupra confortului pacientului, cât și asupra calității vindecării, în special în primele etape postoperatorii.
Integrarea biomaterialelor depinde, la rândul ei, de stabilitatea mediului local. Studiile arată că utilizarea unor adjuvanți biologici, precum fibrina bogată în trombocite sau derivații matricei smalțului, poate susține procesele de regenerare prin eliberarea progresivă de factori de creștere. În același timp, eficiența acestora rămâne dependentă de o decontaminare corectă a suprafeței și de stabilitatea defectului.
Nu în ultimul rând, rolul țesuturilor moi devine evident în evoluția pe termen lung. Grosimea și calitatea mucoasei periimplantare influențează atât protecția împotriva factorilor externi, cât și menținerea nivelului osos marginal. Tehnicile minim invazive, prin conservarea arhitecturii tisulare, pot limita recesiile și modificările estetice, aspect relevant mai ales în zona anterioară.
În ansamblu, abordările minim invazive creează un context biologic mai stabil pentru vindecare, prin reducerea agresiunii chirurgicale și susținerea mecanismelor naturale de regenerare. Rezultatul final depinde însă de echilibrul dintre conservarea țesuturilor și accesul suficient pentru gestionarea completă a defectului.
Ce rol au biomaterialele, factorii de creștere și tehnologia digitală?
În procedurile de regenerare osoasă, biomaterialele și adjuvanții biologici sunt utilizați pentru a susține reconstrucția defectelor osoase și pentru a influența evoluția vindecării. Literatura arată că diferite materiale și combinații terapeutice pot avea impact asupra parametrilor clinici și radiografici, însă rezultatele variază în funcție de contextul clinic și de protocolul utilizat.
Osul autogen a fost utilizat în mod tradițional datorită proprietăților sale biologice, însă implică o morbiditate crescută asociată recoltării și disponibilitate limitată. Din acest motiv, în practica clinică sunt utilizate frecvent substituente osoase, precum xenogrefele sau alogrefele, în scopul reconstrucției defectelor periimplantare.
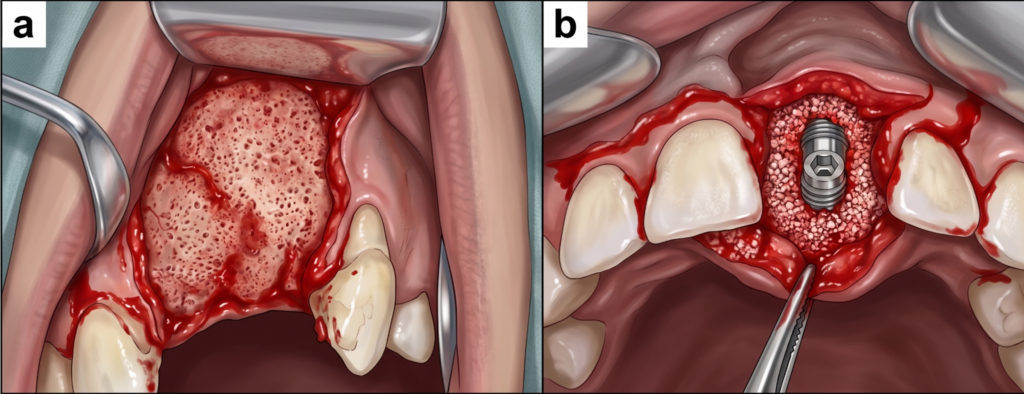
Fig. 1 Reprezentare schematică a augmentării crestei labiale cu grefă particulată și membrană resorbabilă, ilustrând rolul stabilizării membranei în obținerea unui volum osos predictibil.
Factorii de creștere, precum fibrina bogată în trombocite (PRF) sau derivații matricei smalțului, au fost evaluați ca adjuvanți în procedurile regenerative. Studiile arată că utilizarea PRF în combinație cu biomateriale poate duce la reducerea durerii și sângerării postoperatorii și la o creștere a densității osoase regenerate în anumite intervale de timp. În același timp, alte studii nu au identificat diferențe semnificative între utilizarea acestor adjuvanți și metodele convenționale, ceea ce indică rezultate variabile.
Derivații matricei smalțului au fost asociați cu îmbunătățiri ale unor parametri clinici și cu rate mai mari de supraviețuire a implanturilor pe termen scurt, însă diferențele nu au fost menținute constant în studiile pe termen lung. De asemenea, utilizarea lor a fost corelată cu procese biologice precum formarea vasculară și expresia factorilor de creștere implicați în regenerarea osoasă.
În ceea ce privește decontaminarea suprafeței implantului, utilizarea laserului Er:YAG sau a metodelor electrolitice a fost investigată ca adjuvant în tratamentul chirurgical. Rezultatele indică o reducere a adâncimii de sondare în anumite situații, fără diferențe semnificative în ceea ce privește câștigul osos sau nivelul de atașament clinic în comparație cu metodele convenționale.
Tehnologia digitală este utilizată în special în planificarea și ghidarea intervențiilor chirurgicale. Utilizarea tomografiei computerizate cu fascicul conic și a ghidurilor chirurgicale permite o evaluare tridimensională a volumului osos și o poziționare controlată a implanturilor, aspect relevant în special în procedurile fără lambou, unde vizibilitatea directă este limitată.
În ansamblu, literatura arată că biomaterialele, factorii de creștere și tehnologiile digitale contribuie la optimizarea tratamentelor de refacere a osului dentar, însă eficiența lor depinde de selecția cazului, de protocolul utilizat și de integrarea corectă în cadrul intervenției chirurgicale.
În acest context, programele de formare avansată devin relevante pentru înțelegerea acestor variabile. Programul Harvard Mastering Regeneration in Periodontics and Implantology, dezvoltat pentru 32Academy, include teme precum biologia regenerării, utilizarea biomaterialelor, integrarea fluxurilor digitale și aplicarea tehnicilor minim invazive în practica clinică.
Când devin tehnicile minim invazive relevante clinic?
În contextul procedurilor de regenerare osoasă și implantologie, aplicarea tehnicilor minim invazive este condiționată de caracteristicile locale ale osului și de controlul operator posibil în timpul intervenției.
Chirurgia fără lambou (abordare transgingivală) presupune plasarea implantului fără reflectarea lamboului mucoperiostal, cu menținerea vascularizației periostale. Studiile arată că această abordare este asociată cu reducerea durerii și a inflamației postoperatorii, precum și cu un timp chirurgical mai scurt. În același timp, ratele de supraviețuire a implanturilor sunt comparabile cu cele obținute prin tehnica convențională, în condițiile unei selecții corecte a cazului și ale unei experiențe clinice adecvate.
Această tehnică implică însă limitări legate de vizibilitatea redusă. Procedura este descrisă ca fiind dependentă de planificarea preoperatorie și de evaluarea corectă a volumului osos, adesea prin imagistică tridimensională. În absența acestor condiții, există riscul poziționării incorecte a implantului sau al apariției unor complicații intraoperatorii.
În tratamentul defectelor periimplantare, literatura subliniază că accesul chirurgical rămâne esențial pentru decontaminarea suprafeței implantului și pentru gestionarea defectului osos. Reducerea extensiei lamboului sau utilizarea unor abordări cu acces limitat poate contribui la scăderea morbidității, însă eficiența tratamentului depinde de posibilitatea realizării unei decontaminări complete.
Prin urmare, tehnicile minim invazive în refacerea osului dentar devin relevante clinic în situațiile în care anatomia locală permite controlul adecvat al intervenției și menținerea stabilității biologice, fără a compromite accesul necesar pentru tratamentul complet al defectului.
Care este impactul asupra stabilității osoase pe termen lung?
În contextul regenerării osoase, tehnicile minim invazive pot oferi rezultate comparabile cu abordările convenționale în ceea ce privește supraviețuirea implanturilor și nivelul osos marginal, fără diferențe semnificative statistic în numeroase studii.
Totuși, stabilitatea pe termen lung este influențată în mod direct de factori precum configurația defectului osos, eficiența decontaminării suprafeței implantului și controlul biofilmului. Defectele bine conținute prezintă rezultate regenerative mai predictibile, în timp ce leziunile complexe pot limita răspunsul terapeutic.
Pe termen lung, menținerea rezultatelor este strâns legată de terapia de suport periimplantară și de complianța pacientului, acestea fiind asociate cu rate mai ridicate de supraviețuire și stabilitate tisulară.
Care sunt limitele tehnicilor minim invazive în regenerarea osoasă?
Deși tehnicile minim invazive sunt asociate cu disconfort postoperator redus și recuperare mai rapidă, aplicarea lor depinde de limite clinice clare. Un prim aspect este accesul chirurgical. În tratamentul defectelor periimplantare, decontaminarea suprafeței implantului este esențială. Atunci când accesul este prea limitat, îndepărtarea biofilmului și a țesutului de granulație poate deveni dificilă, iar rezultatul pe termen lung poate fi afectat.
Morfologia defectului osos contează la fel de mult. Defectele extinse, neconținute sau cu configurație complexă pot necesita o expunere mai largă pentru debridare, stabilizarea materialului de grefare și controlul țesuturilor. În astfel de cazuri, reducerea invazivității trebuie echilibrată cu nevoia de vizibilitate și control operator.
Există și factori locali care pot limita eficiența acestor tehnici, cum ar fi lipsa mucoasei keratinizate sau poziționarea nefavorabilă a implantului. În plus, abordările fără lambou sunt descrise ca proceduri cu vizibilitate directă limitată, ceea ce crește dependența de planificarea preoperatorie, imagistica tridimensională și experiența clinicianului.
Prin urmare, tehnicile minim invazive pot avea un rol important în regenerarea osoasă și refacerea osului dentar, dar indicația trebuie stabilită în funcție de anatomia locală, tipul defectului, riscul biologic și posibilitatea de a controla complet zona tratată.
Care sunt limitele tehnicilor minim invazive în regenerarea osoasă și ce înseamnă, în realitate, o decizie minim invazivă?
Tehnicile minim invazive sunt asociate frecvent cu recuperare mai rapidă și disconfort redus, însă aplicarea lor în regenerarea osoasă depinde de contextul clinic și de obiectivele terapeutice. Conceptul de „minim invaziv” reflectă un control atent al traumei tisulare, menținând în același timp accesul necesar pentru o intervenție eficientă.
Un element esențial este accesul chirurgical. În tratamentul defectelor periimplantare, decontaminarea suprafeței implantului și îndepărtarea țesutului de granulație sunt etape critice pentru succesul terapiei. Atunci când accesul este limitat, aceste manevre devin mai dificil de realizat și pot influența evoluția clinică.
Configurația defectului osos influențează direct alegerea tehnicii. Defectele bine conținute oferă condiții mai favorabile pentru stabilizarea materialelor de grefare, în timp ce leziunile extinse sau complexe pot necesita o expunere mai largă pentru a permite controlul adecvat al zonei tratate.
Factorii locali pot modifica predictibilitatea tratamentului. Absența mucoasei keratinizate sau poziționarea nefavorabilă a implantului sunt asociate în literatura de specialitate cu dificultăți în menținerea sănătății periimplantare și pot influența alegerea unei abordări mai extinse.
În cazul tehnicilor transgingivale (fără lambou), vizibilitatea directă asupra câmpului operator este limitată, iar această caracteristică crește dependența de planificarea preoperatorie și de experiența clinicianului. În anumite situații, poate fi necesară conversia către o abordare cu lambou pentru a asigura controlul complet al intervenției.
Selecția unei tehnici minim invazive presupune o evaluare atentă a defectului, a țesuturilor și a riscului biologic. Obiectivul rămâne obținerea unei refaceri a osului dentar stabile și predictibile, adaptată fiecărui caz în parte.

În acest context, aprofundarea principiilor biologice și a criteriilor de selecție devine esențială pentru practica clinică. Harvard School of Dental Medicine dezvoltă un program educațional dedicat medicilor stomatologi din comunitatea 32Academy, Mastering Regeneration in Periodontics and Implantology, construit în jurul acestor concepte.
Programul, desfășurat pe parcursul a 5 zile la Boston, include prelegeri, sesiuni hands-on și intervenții live, oferind un cadru aplicat pentru înțelegerea biologiei regenerării, utilizarea biomaterialelor și integrarea fluxurilor digitale în protocoalele minim invazive, cu impact direct asupra stabilității clinice pe termen lung.
Privite în ansamblu, tehnicile minim invazive deschid direcții importante în area osoasă și în refacerea osului dentar, însă eficiența lor depinde de modul în care sunt integrate în planul terapeutic. Diferența o face decizia clinică: cât de bine sunt corelate biologia țesuturilor, morfologia defectului și controlul intervenției.
Pentru medicii care își doresc să aprofundeze mecanismele biologice și să își rafineze tehnica chirurgicală într-un cadru aplicat, programul dezvoltat de Harvard School of Dental Medicine pentru comunitatea 32Academy, Mastering Regeneration in Periodontics and Implantology, oferă o experiență educațională centrată pe raționament clinic, integrarea etapelor terapeutice și obținerea unor rezultate stabile pe termen lung.
Întrebări frecvente
1. Ce înseamnă regenerarea osoasă minim invazivă în implantologie?
Regenerarea osoasă minim invazivă presupune intervenții cu traumă chirurgicală redusă, realizate cu scopul de a menține vascularizația și integritatea țesuturilor. Aceste abordări sunt utilizate în situații atent selectate, în funcție de morfologia defectului și condițiile locale.
2. Tehnicile minim invazive influențează vindecarea postoperatorie?
Da, reducerea traumei tisulare și menținerea vascularizației pot contribui la o vindecare mai favorabilă. În cazul tehnicilor fără lambou, disconfortul postoperator, precum durerea și edemul, este frecvent raportat ca fiind redus.
3. Sunt rezultatele pe termen lung comparabile cu tehnicile convenționale?
În multe studii clinice, rata de supraviețuire a implanturilor și pierderea osoasă marginală nu prezintă diferențe semnificative între tehnicile minim invazive și cele convenționale, atunci când selecția cazurilor și execuția chirurgicală sunt adecvate.
4. Care sunt principalele limitări ale tehnicilor minim invazive?
Vizibilitatea redusă asupra câmpului operator poate limita controlul intraoperator. În defectele extinse sau în situații care necesită modelare osoasă, poate fi necesară utilizarea unei abordări cu lambou pentru a asigura acces și predictibilitate.
5. Când este indicată o abordare fără lambou (flapless)?
Abordarea fără lambou este indicată în cazuri bine selectate, cu volum osos suficient și planificare preoperatorie riguroasă. Utilizarea ghidajului digital poate crește precizia și siguranța intervenției.
6. Ce factori influențează succesul regenerării osoase?
Succesul depinde de mai mulți factori, printre care selecția cazului, stabilitatea inițială, controlul inflamației, calitatea țesuturilor moi și experiența clinicianului. De asemenea, complianța pacientului și întreținerea pe termen lung joacă un rol esențial.